서론
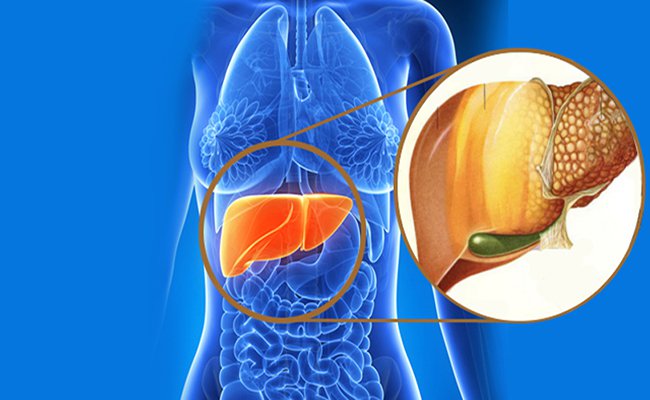
비알코올성 지방간 질환(NAFLD)은 현대 사회에서 간 건강을 위협하는 대표적인 만성 질환 중 하나로 자리 잡았습니다. 흔히 ‘비만’과 연관하여 생각되는 경우가 많지만, 실제로는 마른 사람에게서도 비알코올성 지방간 질환이 얼마든지 발생할 수 있다는 점을 간과하기 쉽습니다. 특히 국내외 다양한 연구에서 체중과 상관없이 발생할 수 있는 간 내 지방 축적 문제가 보고되고 있으며, 이에 따라 마른 NAFLD 환자군에서도 대사 증후군, 심혈관 질환, 제2형 당뇨병 등이 관찰되고 있습니다. 본 글에서는 왜 마른 사람들도 NAFLD에 걸릴 수 있는지, 유발 원인과 위험 요인, 임상적 영향 등을 심층적으로 분석하고, 최신 연구 결과들을 통해 이러한 문제에 대한 이해도를 높이고자 합니다.
전문가에게 상담하기
이 글은 검진 및 내과 전문의인 Mai Vien Phuong 박사의 내용을 바탕으로 작성되었습니다. Mai Vien Phuong 박사는 국제 Vinmec 중앙공원 종합병원에서 비알코올성 지방간 질환 분야의 다양한 임상 경험과 연구 경력을 보유하고 있습니다. 또한 간 질환 전반에 걸쳐 폭넓은 연구를 진행하고 있으며, 다수의 환자를 진료해 온 경험을 토대로 식습관, 유전적 요인, 약물 사용 등에 의한 마른 NAFLD 위험을 꾸준히 강조해 왔습니다.
비알코올성 지방간 질환에 관한 심층 분석
1. 병인 – 마른 사람들이 여전히 비알코올성 지방간 질환에 걸리는 이유는 무엇입니까?
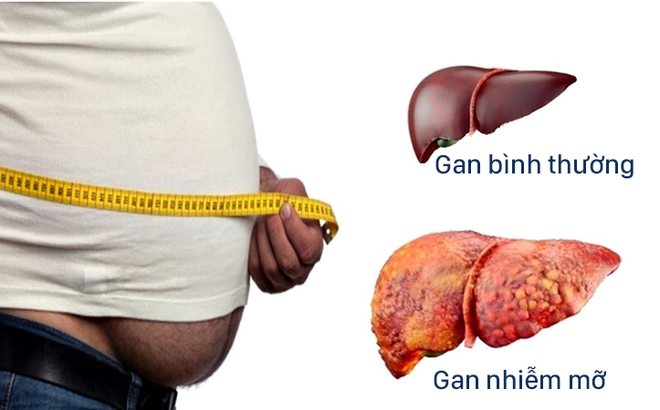
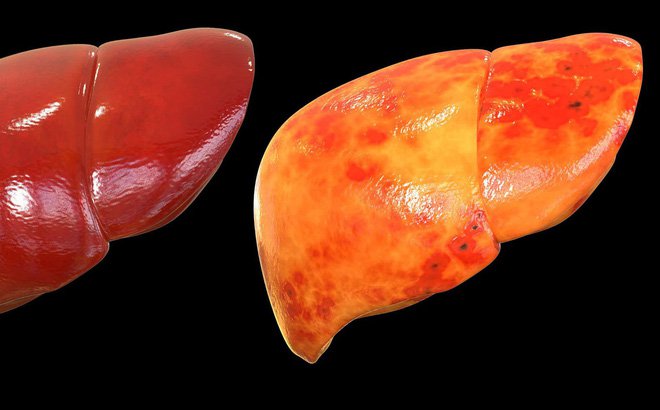
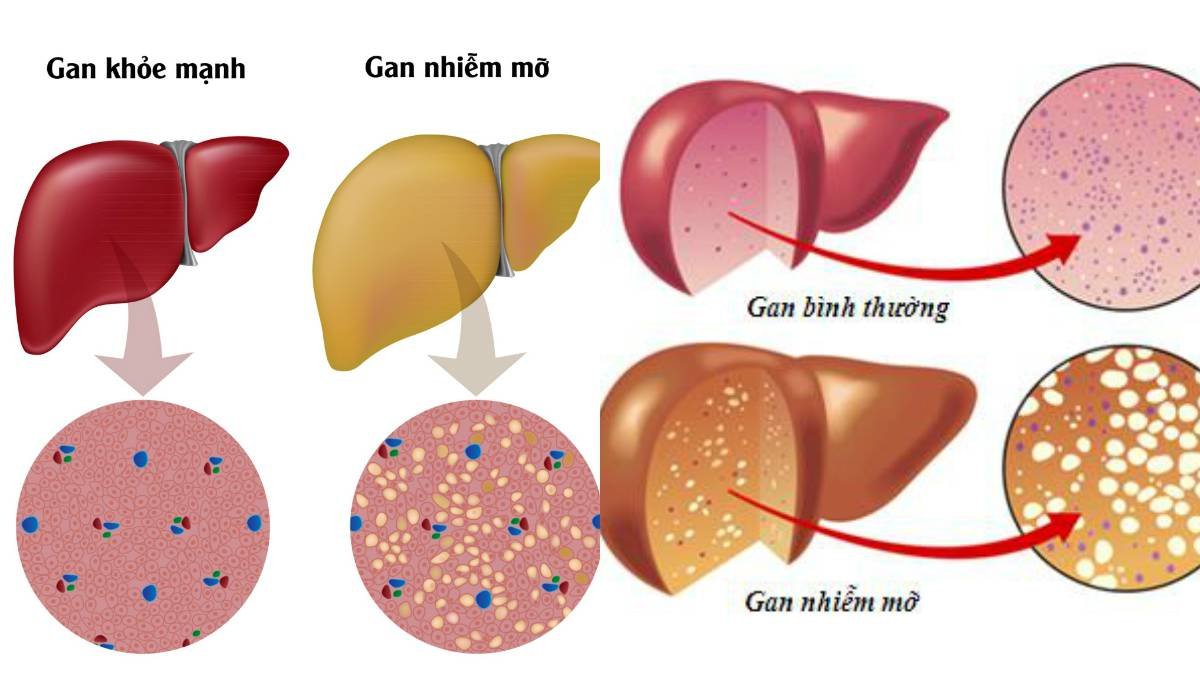
일반적으로 비알코올성 지방간 질환(NAFLD)은 비만, 대사 증후군과 깊이 연관되어 있다고 알려져 있습니다. 하지만 마른 사람이라고 해서 NAFLD 발생 위험이 ‘제로’가 되는 것은 아닙니다. 실제로 국내외 여러 연구에서 ‘체질량지수(BMI)가 낮더라도 간세포 내에 지방이 축적될 수 있다’는 사실이 보고되었으며, 여기에는 다양한 요소가 작용합니다.
- 유전적 요인:
유전자 변이는 NAFLD에 상당한 영향을 미칠 수 있습니다. 특히 Romeo와 그의 연구팀이 밝혀낸 PNPLA3 유전자 내 rs738409 단일 염기 다형성은 비알코올성 지방간 질환의 발병 및 진행에 중요한 역할을 하는 것으로 알려져 있습니다(본 유전자 변이는 2008년 Nature Genetics에 게재된 연구에서 처음으로 큰 주목을 받았습니다[Romeo et al. 2008, doi: 10.1038/ng.257]). 이 변이가 존재할 경우 인슐린 저항성이 증가하거나 지방 대사에 교란이 발생하여, 체중이 많이 나가지 않는 사람이라도 NAFLD 위험이 커질 수 있습니다.
또한 이후의 후속 연구들에서 PNPLA3 이외에도 TM6SF2, GCKR 등의 유전자 변이가 NAFLD, NASH(비알코올성 지방간염), 그리고 간 섬유증 또는 간암(HCC)으로의 진행에 영향을 줄 수 있음이 보고되었습니다. - 약물 사용:
amiodarone, tamoxifen, methotrexate, prednisolone 등 일부 약물은 간 세포에 지질이 쌓이는 기전을 자극하거나 간 대사 경로를 방해하여 NAFLD 발생 위험을 높일 수 있습니다. 특히 스테로이드 제제의 장기 복용은 인슐린 저항성 증가, 내장 지방 축적과 연계되어 체질량지수가 낮은 사람에게도 지방간이 생길 수 있는 주요 원인이 될 수 있습니다. - 잘못된 식습관 및 영양 불균형:
마른 체형이더라도 탄수화물(특히 과당) 섭취가 과도하거나, 단백질이 부족하며, 식이섬유가 결핍된 식단을 지속적으로 섭취하면 간 내 지방 축적이 진행될 수 있습니다.- 과당 섭취 증가: 과일주스, 탄산음료 등은 체중 증가와 별개로 간 대사 경로에 부정적인 영향을 미치며, 인슐린 저항성을 높이고 간세포에서 지방 대사를 교란할 수 있습니다.
- 단백질 영양결핍: 지나치게 극단적인 식단 조절(예: 단백질 급감 다이어트 등)은 지방 대사 균형을 무너뜨려 NAFLD 발생 위험을 높일 수 있습니다.
- 신체 활동 부족:
마른 사람들이라도 일상적인 신체 활동이 부족하거나, 근력이 매우 낮으면 체지방 분포가 불균형해질 수 있습니다. 겉보기에는 날씬해 보여도, 내장 지방이 늘어나거나 간 내 지방축적이 누적될 가능성이 큽니다. - 대사적 요인 및 사회경제적 요인:
마른 체형이라 하더라도 대사율이 낮거나 인슐린 저항성이 증가한 상태면 지방간 위험이 높아질 수 있습니다. 또 스트레스, 충분치 못한 수면, 알코올 섭취 등 다양한 생활요인 및 사회경제적 요인(외식, 간편식 위주 식사, 야근 등)도 NAFLD 발생에 영향을 미칩니다.
흥미로운 점은 지중해식 식단과 같이 채소, 과일, 생선, 견과류를 중심으로 한 식생활 패턴은 간세포 내 지방축적을 감소시키고, 인슐린 감수성을 개선하는 데 도움이 된다는 사실입니다. 반면 서양식 식단이나 정제 탄수화물, 포화지방이 많은 식단은 마른 사람이라도 NAFLD의 발현을 유도할 수 있다는 경고가 여러 임상 연구에서 제기되고 있습니다[Shiha et al. 2021, doi: 10.1136/bmjgast-2021-000528].
2. 현재 데이터
전 세계적으로 비만하지 않은 NAFLD(‘lean NAFLD’ 또는 ‘nonobese NAFLD’)의 유병률은 지역과 인구 특성에 따라 다양하게 보고되고 있습니다.
- 체계적 검토 연구 결과: 국제 학술지에 발표된 여러 메타분석에 따르면 일반 인구에서 마른 체형(Normal BMI)임에도 NAFLD가 발생하는 비율은 대략 5~10% 정도로 추정됩니다. 그리고 비만하지 않은 일반 인구 전체를 기준으로는 NAFLD 유병률이 12~20%에 이를 수 있다는 견해도 존재합니다.
- 지역별 편차: *골라비(Golabi) 등[Golabi et al. 2021, Ann Hepatol. 21:100254, doi: 10.1016/j.aohep.2020.10.007]은 미국 인구 기반 조사(NHANES 1999~2016 데이터)를 활용하여 마른 NAFLD 환자군의 유병률과 임상적 특성을 추적했는데, 인구 중 상당 부분이 BMI가 25 미만임에도 NAFLD를 진단받았다는 결과를 보고했습니다. 유럽, 동아시아 등지에서도 비슷한 유병률이 관찰되는데, 이때 주목해야 할 점은 단순히 체중만으로 NAFLD 위험을 배제할 수 없다는 사실입니다.
- BMI와 허리둘레, 내장 지방의 상관관계: 체질량지수가 낮더라도, 허리둘레가 두텁거나 근육량이 부족해 내장 지방 비율이 높으면 NAFLD 발생 위험이 상당히 올라갑니다. 이는 동아시아에서 특히 두드러지게 나타나는 양상이며, 한국과 일본 등 마른 체형이 흔한 지역에서도 비알코올성 지방간 질환 사례가 지속적으로 보고되는 배경이 되기도 합니다.
추가로, 마른 NAFLD 환자가 비만 NAFLD 환자만큼 심각한 간 손상 위험을 겪는가에 대해서는 아직도 많은 연구가 진행 중입니다. 그러나 간섬유화나 간경변으로의 이행, 나아가 간암(HCC) 발생 위험에서도 BMI가 낮은 NAFLD 환자라 하더라도 안심할 수 없다는 연구 결과가 늘고 있습니다[Younossi 2020, J Hepatol. 72(4):686-695, doi:10.1016/j.jhep.2019.11.006].
3. 비비만/마른 비알코올성 지방간 질환의 임상적 영향
(1) 대사 증후군 발생 위험
미국에서 시행된 여러 역학 연구 및 임상 결과에 따르면, 마른 NAFLD 환자(대체로 BMI <25kg/m²)라도 인슐린 저항성(IR)이 상당히 높게 나타납니다. 이는 단순히 외형적인 비만 여부와 무관하게 간세포에서 대사 불균형이 이미 진행되고 있다는 것을 뜻합니다. 인슐린 저항성은 대사 증후군, 제2형 당뇨병, 고지혈증, 고혈압 등 각종 대사 이상을 유발할 수 있는 주요 인자로 꼽힙니다[Mantovani et al. 2021, Gut. 70(5): 962–969, doi:10.1136/gutjnl-2020-322572].
특히 NHANES III 단면 연구를 통해 Golabi와 동료 연구진은 마른 NAFLD 환자의 모든 원인 사망률(all-cause mortality)이 건강한 정상 체중군보다 통계적으로 유의미하게 높음을 보고했습니다[Golabi et al. 2021, Ann Hepatol. 21:100254]. 심혈관계 합병증의 위험도도 비슷한 수준으로 증가했는데, 이는 지방간이 체중과 무관하게 전신 대사 환경을 악화시킬 수 있음을 시사합니다.
(2) 한국과 일본의 사례
한국과 일본 등 동아시아권에서도 비만하지 않은 NAFLD 환자군을 대상으로 한 추적 관찰 연구들이 다수 진행되었습니다. 그중 몇몇 연구는 마른 NAFLD 환자군이 비만 NAFLD 환자군과 동일하거나 더 높은 수준으로 대사 이상을 경험한다는 결과를 제시했습니다. 예를 들어, 동아시아인의 경우 상대적으로 BMI 기준이 서양인보다 낮음에도 내장 지방이 쉽게 축적되는 특성이 있어, 인슐린 저항성, 고지혈증, 고혈압 등 대사 증후군 구성 요소가 더욱 쉽게 나타날 수 있습니다.
실제 임상에서도 ‘살이 별로 찌지 않았는데 혈당이 높고, 혈압이 오르며, 간 수치도 좋지 않은’ 환자들이 늘어나는 추세입니다. 간 초음파 검사나 혈액검사에서 미묘한 이상이 확인되면 반드시 전문의와 상의하여 생활습관 교정을 고려해야 합니다.
(3) 간 섬유화 및 심혈관계 영향
마른 NAFLD 환자라도 장기간에 걸쳐 간 섬유화가 진행될 수 있으며, 간경변·간암 위험이 상승할 수 있습니다. 또한 심혈관계 질환 위험도 무시할 수 없습니다. 여러 연구에서 비알코올성 지방간 질환은 단순한 간 질환이 아니라, 대사 질환이자 전신질환의 한 양상임을 시사합니다[Eslam et al. 2020, J Hepatol. 73(1):202-209, doi:10.1016/j.jhep.2020.03.039].
이에 더해 최근(2022년) 간 분야 전문 학술지인 Hepatology Communications에 게재된 분석에 따르면, 마른 NAFLD 환자 역시 건강보험 의료비 부담이 증가하고, 심혈관계 합병증 위험이 유의미하게 올라가는 것으로 보고되고 있습니다. 해당 연구는 미국 인구 자료를 바탕으로 Lean NAFLD 환자들의 건강 경제적 부담과 임상 outcomes를 모델링했는데, 마른 환자들도 대사질환 관련 위험군에 속함을 재차 확인한 바 있습니다[Younossi et al. 2022, Hepatology Communications. 6(11):3065-3079, doi:10.1002/hep4.2045].
비알코올성 지방간 질환에 관한 자주 묻는 질문
1. 마른 사람도 NAFLD에 걸릴 수 있나요?
답변:
네, 충분히 가능합니다. 마른 체형이라 하더라도 유전적 변이, 약물 사용, 신체 활동 부족, 잘못된 식습관 등으로 인해 비알코올성 지방간 질환이 발병할 수 있습니다.
설명 및 조언:
- 마른 사람이라 해도 과당 섭취가 많거나 운동이 부족하면 간에 지방이 축적될 위험이 있습니다. 탄산음료나 과당 함량이 높은 음료를 자주 마시지 않도록 주의하는 것이 좋습니다.
- 식단 관리: 단백질이 균형 있게 포함된 식단, 충분한 채소와 식이섬유 섭취는 간 대사 기능을 개선합니다. 특히 지중해식 식단은 간 내 염증 반응과 지방 축적을 줄이는 데 도움이 되는 것으로 알려져 있습니다.
- 유전 요인 점검: 가족 중에 지방간, 간염, 간암 등의 병력이 있거나, PNPLA3 변이와 같은 유전적 취약성을 의심할 만한 근거가 있을 경우 전문의와 상의하여 정기 검진 주기를 조정하는 것이 바람직합니다.
2. 마른 NAFLD 환자의 주요 증상은 무엇인가요?
답변:
마른 NAFLD 환자는 증상이 ‘전혀’ 없거나 피로, 만성 피곤함, 복부 불편감 등 경미한 형태로 나타날 수 있습니다. 주로 간 기능 검사(ALT, AST 등) 이상이 정기검진에서 우연히 발견되어 진단되는 경우가 많습니다.
설명 및 조언:
- 정기적인 건강 검진: 겉보기에 마르더라도 간 기능 검사를 통해 미묘한 이상을 조기에 포착할 수 있습니다. 한국은 건강검진 제도가 비교적 잘 갖춰져 있으므로, 연 1회 이상 간 건강 상태를 점검하는 것이 좋습니다.
- 복부 초음파: 가장 간단하면서도 부담이 적은 영상 검사 방법으로, 간 지방 침착 정도를 파악하는 데 유용합니다.
- 피로감 관리: 만성 피로를 단순히 스트레스나 수면 부족 탓으로 돌리지 말고, 식습관, 운동량, 체내 영양 상태 등을 종합적으로 고려해 개선해야 합니다.
3. 비만하지 않은 NAFLD 환자가 더욱 주의해야 할 점은 무엇인가요?
답변:
비만하지 않은 NAFLD 환자는 대사 증후군, 심혈관 질환, 제2형 당뇨병 등 다양한 합병증 위험이 높아질 수 있으므로 생활습관 교정과 정기검진이 필수적입니다.
설명 및 조언:
- 대사 증후군 관리: 마른 NAFLD 환자라 하더라도 혈압, 혈당, 혈중 지질 농도가 정상 범위를 벗어날 가능성이 높습니다. 따라서 주기적으로 혈압과 혈당, 콜레스테롤 수치를 확인하고, 필요 시 식습관 및 운동 방안을 조정해야 합니다.
- 식습관 개선: 과당, 포화 지방, 정제 탄수화물 섭취를 줄이고 단백질과 채소, 미네랄, 비타민이 풍부한 식재료를 균형 있게 섭취합니다. 기름진 음식, 가공식품을 지나치게 즐기는 식습관도 개선해야 합니다.
- 운동 습관 형성: 단순히 ‘체중 감량’이 목적이 아니라 근력 강화와 인슐린 감수성 개선을 위한 운동이 필요합니다. 유산소 운동과 근력 운동을 병행하여 내장 지방을 줄이고, 간 대사 기능을 도와줄 수 있습니다.
- 추가적인 검사: NAFLD가 의심될 경우 섬유화 진행도를 평가하기 위한 섬유화 스캔(FibroScan) 또는 간 MRI 등을 고려해볼 수 있습니다. 마른 NAFLD 환자 중에서도 섬유화가 빠르게 진행되는 경우가 있으므로, 전문의 진료 하에 필요한 검사를 적절히 수행해야 합니다.
결론 및 제언
결론
비알코올성 지방간 질환(NAFLD)은 흔히 ‘비만’과 밀접한 병리로 알려져 있지만, 실제로는 체중이 적게 나가는 마른 사람들에게도 충분히 발생할 수 있습니다. 이는 PNPLA3와 같은 유전자 변이를 비롯하여, 약물 사용, 잘못된 식습관, 지나친 과당 섭취, 불충분한 신체 활동 등 복합적 원인이 작용한 결과입니다. 더 나아가 마른 NAFLD 환자라 하더라도 심혈관 질환, 대사 증후군, 제2형 당뇨병과 같은 다양한 합병증 위험이 높아질 수 있으므로, 간단하게 ‘나는 마르니까 간에 문제 없을 것’이라는 안일한 생각을 버리고 적극적인 건강 관리를 해야 합니다.
제언
- 균형 잡힌 식단 준수: 과도한 과당 섭취나 포화지방 섭취를 피하고, 지중해식 식단 위주의 식습관을 형성하는 것이 간 대사 개선에 도움이 됩니다.
- 정기적 검진: 마른 사람도 최소 연 1회 이상 간 기능 검사, 복부 초음파 검사 등을 통해 간 상태를 확인하는 것이 중요합니다. 특히 가족력이 있거나 만성 질환을 앓고 있다면, 더 자주 전문의 상담을 받는 것이 좋습니다.
- 운동 병행: 체중 감량이 아니더라도 근력 및 유산소 운동을 병행하여 내장 지방을 줄이고 인슐린 감수성을 높이면 NAFLD 발생 위험을 상당 부분 줄일 수 있습니다.
- 약물 복용 이력 관리: 스테로이드 계열 또는 일부 항암제, 항부정맥제 등을 복용 중이라면, 간 기능에 미치는 영향에 대해 전문가와 상담해야 합니다.
- 생활습관 전반의 개선: 충분한 수면, 적절한 스트레스 관리, 절주, 금연 등이 전체적인 대사 기능과 간 건강을 유지하는 핵심 요건이 됩니다.
중요 참고: 이 글은 다양한 연구 결과와 임상적 경험을 종합한 참고용 정보이며, 개별 환자의 특수 상황에 대한 의학적 진단 및 치료를 대체할 수 없습니다. 만약 특정 증상이 있거나 걱정되는 부분이 있다면, 반드시 내과 전문의를 찾아 정확한 진단과 상담을 받으시길 권장합니다.
참고 문헌
- 국제 Vinmec 병원 웹사이트. (https://www.vinmec.com/)
- Romeo S 등. Genetic variation in PNPLA3 confers susceptibility to nonalcoholic fatty liver disease. Nat Genet. 2008;40(12):1461-1465. doi:10.1038/ng.257
- Golabi P 등. Prevalence and outcomes of lean non-alcoholic fatty liver disease among adults in the United States: 1999-2016. Ann Hepatol. 2021;21:100254. doi:10.1016/j.aohep.2020.10.007
- Younossi ZM. Non-alcoholic fatty liver disease: a global public health perspective. J Hepatol. 2020;72(4):686-695. doi:10.1016/j.jhep.2019.11.006
- Mantovani A 등. Non-alcoholic fatty liver disease and risk of incident diabetes mellitus: an updated meta-analysis of prospective studies. Gut. 2021;70(5):962–969. doi:10.1136/gutjnl-2020-322572
- Eslam M 등. A new definition for metabolic associated fatty liver disease: An international expert consensus statement. J Hepatol. 2020;73(1):202-209. doi:10.1016/j.jhep.2020.03.039
- Younossi ZM 등. Burden of Illness and Economic Model for Patients with Lean or Nonobese Nonalcoholic Fatty Liver Disease in the United States. Hepatology Communications. 2022;6(11):3065-3079. doi:10.1002/hep4.2045
- Shiha G 등. Non-alcoholic fatty liver disease: Clinical burden, lifestyle, genetics and treatment. BMJ Open Gastroenterol. 2021;8(1):e000528. doi:10.1136/bmjgast-2021-000528
면책 조항: 본 글은 국내외 문헌 및 임상 경험에 근거하여 작성된 일반 정보 제공용으로, 의료 전문가의 조언을 대체할 수 없습니다. 건강과 관련된 중요한 결정은 반드시 전문 의료진과 상담 후 진행하시기 바랍니다.