핵심 요약
- 태아 컬러 초음파(컬러 도플러 초음파)는 도플러 효과를 이용하여 혈액의 방향과 속도를 색깔로 표시함으로써 태아의 혈관, 심장 기능, 태반 기능 등을 평가하는 정밀 검사 방법입니다. 일반 2D 초음파가 구조적 형태를 보여주는 반면, 컬러 초음파는 기능적 정보를 제공합니다.
- 국제적인 안전 기준(ALARA 원칙, TI/MI 지수 관리)을 준수하고 의학적 필요에 따라 숙련된 전문가가 시행하는 진단 목적의 컬러 초음파는 태아에게 안전한 것으로 간주됩니다. 대한산부인과학회(KSOG)와 대한초음파의학회(KSUM) 역시 이러한 국제 기준을 따릅니다.
- 한국의 건강보험은 임신 기간 중 총 7회의 초음파 검사를 지원하며, 컬러 도플러 기능은 주로 정밀 초음파 시 의학적 필요에 따라 사용될 때 급여 적용될 수 있습니다. 정확한 시기와 횟수, 비용은 산모의 상태와 병원마다 다를 수 있으므로 주치의와 상담이 필수적입니다.
- 컬러 초음파는 정밀 초음파, 3D/4D 초음파와 목적 및 기술 원리가 다릅니다. 정밀 초음파는 태아의 해부학적 구조 이상을, 3D/4D 초음파는 태아의 입체적 외형을 주로 관찰하는 반면, 컬러 초음파는 혈류와 같은 기능 평가에 중점을 둡니다. 각 검사는 상호 보완적으로 활용될 수 있습니다.
- 정확한 정보에 기반한 의사와의 충분한 소통, 정기적인 산전 진찰, 건강한 생활 습관 유지가 건강한 임신과 출산을 위한 핵심입니다.
1. 태아 컬러 초음파란 무엇인가? (정의 및 기본 원리)
임신 중 시행되는 초음파 검사는 태아의 성장과 건강 상태를 확인하는 중요한 창구 역할을 합니다. 다양한 초음파 검사 방법 중 ‘컬러 초음파’는 예비 부모님들이 자주 접하게 되는 용어이지만, 그 정확한 의미와 원리에 대해서는 혼동이 있을 수 있습니다. 이 장에서는 컬러 초음파의 기본적인 정의와 작동 원리를 명확히 이해하는 것을 목표로 합니다.
1.1. 초음파 검사의 기본 원리와 역사
초음파(Ultrasound)는 사람이 들을 수 없는 높은 주파수의 음파를 의미하며, 초음파 검사는 이러한 음파를 인체 내부로 보낸 후 반사되어 돌아오는 신호를 영상으로 변환하여 장기나 태아의 모습을 관찰하는 비침습적인 검사 방법입니다 1. 방사선을 사용하지 않아 인체에 비교적 안전하며, 실시간으로 내부 구조를 볼 수 있다는 장점 때문에 산부인과 영역에서 태아의 상태를 평가하는 데 필수적인 도구로 자리 잡았습니다. 한국에서는 1970년대 후반에서 1980년대 초반에 산부인과 초음파 진단기가 도입되기 시작하여 태아 진단 및 산전 관리의 혁신을 가져왔습니다 2. 초기 흑백의 2차원 영상을 넘어 기술이 발전하면서 오늘날에는 컬러 도플러, 3D, 4D 등 다양한 형태의 초음파 검사가 가능해졌습니다.
1.2. 컬러 초음파 (컬러 도플러 초음파)의 정의 및 특징
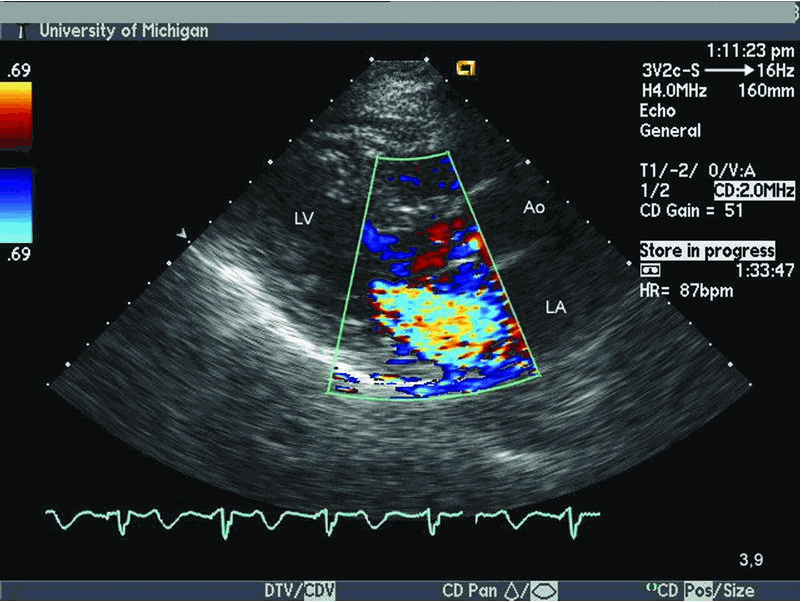
일반적으로 ‘컬러 초음파’라고 불리는 검사의 정확한 의학적 명칭은 ‘컬러 도플러 초음파(Color Doppler Ultrasonography)’입니다. 이는 ‘도플러 효과(Doppler Effect)’라는 과학적 원리를 이용하는 검사 방법입니다. 도플러 효과란 음원과 관찰자 사이의 거리가 가까워지거나 멀어질 때 음파의 주파수가 변하는 현상을 말하는데, 컬러 도플러 초음파는 이를 혈류 측정에 응용한 것입니다 3. 즉, 초음파 탐촉자를 통해 태아나 태반의 혈관으로 초음파를 보낸 후, 혈액 내의 적혈구에서 반사되어 돌아오는 음파의 주파수 변화를 감지하여 혈액의 이동 방향과 속도를 측정하고, 이를 화면에 색깔로 표시해주는 기술입니다. 일반적으로 탐촉자를 향해 다가오는 혈류는 붉은색 계열로, 탐촉자로부터 멀어지는 혈류는 푸른색 계열로 표시됩니다. 일반적인 흑백 초음파(2D 초음파)가 태아의 구조적인 형태나 장기의 단면을 보여주는 반면, 컬러 도플러 초음파는 혈류의 상태와 같은 기능적인 정보를 시각적으로 제공한다는 점에서 중요한 차이가 있습니다. 이 기능 덕분에 태아의 심장 박동, 혈관의 분포 및 혈류 상태, 태반의 혈액 순환 등을 평가하는 데 매우 유용하게 활용됩니다.
1.3. 컬러 초음파로 알 수 있는 주요 정보
컬러 도플러 초음파는 태아와 관련된 다양한 혈류 정보를 제공하여 임상적으로 중요한 판단을 내리는 데 도움을 줍니다. 주요 정보는 다음과 같습니다:
- 태아 주요 혈관 내 혈류 상태 평가: 탯줄 동맥(umbilical artery), 탯줄 정맥(umbilical vein), 태아 중대뇌동맥(middle cerebral artery), 정맥관(ductus venosus) 등 태아의 생명 유지와 성장에 필수적인 주요 혈관들의 혈류 속도, 저항 값 등을 측정하여 태반을 통한 혈액 공급이 원활한지, 태아가 충분한 산소와 영양을 공급받고 있는지 등을 평가할 수 있습니다 3.
- 태아 심장의 구조 및 기능 평가: 태아의 심장 내 혈액의 흐름을 시각적으로 보여줌으로써 심장 판막의 기능 이상, 심실 또는 심방 중격 결손과 같은 선천성 심장 기형의 진단에 중요한 단서를 제공합니다. 또한 심장 박출량이나 혈류 역학적 평가에도 도움을 줄 수 있습니다.
- 태반의 혈류 상태 및 기능 평가: 태반 내 혈류가 원활한지, 태반의 기능이 적절한지를 평가하여 태반 기능 부전과 관련된 합병증의 위험을 예측하는 데 활용될 수 있습니다.
- 고위험 임신 상태 평가에 기여: 자궁 내 태아 성장 지연(Intrauterine Growth Restriction, IUGR), 임신중독증(전자간증), 산모의 당뇨병이나 고혈압 등과 같은 고위험 임신의 경우, 컬러 도플러 초음파를 통해 태아의 상태를 더욱 면밀히 평가하고 예후를 예측하며 적절한 관리 계획을 세우는 데 중요한 역할을 합니다 3.
- 기타 특정 상황에서의 진단적 가치: 쌍태아 임신에서 각 태아의 혈류 상태 비교, 특정 종양이나 기형에서의 혈관 분포 확인 등 다양한 임상 상황에서 진단적 가치를 가질 수 있습니다.
2. 다양한 태아 초음파 검사: 무엇이 다르고 언제 필요할까?
임신 중에는 시기와 목적에 따라 다양한 종류의 초음파 검사가 시행됩니다. 일반 초음파 외에도 정밀 초음파, 입체 초음파, 그리고 앞서 설명한 컬러 도플러 초음파 등이 있으며, 각 검사는 서로 다른 정보를 제공합니다. 예비 부모님들께서는 이러한 검사들의 차이점을 이해하고 각 검사가 왜 필요한지 아는 것이 중요합니다. 이 장에서는 각 초음파 검사의 특징과 주요 목적, 검사 시기 등을 비교 설명하여 혼란을 줄이고자 합니다 4.
2.1. 일반 초음파 (2D 초음파)
일반 초음파, 또는 2D(2차원) 초음파는 가장 기본적이고 흔하게 시행되는 초음파 검사입니다. 태아의 크기(머리 직경, 복부 둘레, 다리뼈 길이 등), 심장 박동, 자세, 양수의 양, 태반의 위치 등 전반적인 상태를 평면적인 흑백 영상으로 보여줍니다 5. 임신 주수별로 태아의 정상적인 성장 발달 과정을 확인하고, 임신 주수를 예측하며, 다태 임신 여부 등을 판단하는 데 사용됩니다. 건강보험 급여 기준에 따라 임신 기간 동안 정해진 횟수만큼 지원됩니다.
2.2. 정밀 초음파 (Detailed Ultrasound / Level II Ultrasound)
정밀 초음파는 일반 초음파보다 해상도가 높은 장비를 사용하여 태아의 해부학적 구조를 더욱 자세하고 체계적으로 관찰하는 검사입니다 6 7 8 5 9. 주요 목적은 태아의 뇌, 얼굴(구순구개열 등), 심장, 폐, 위장관계, 비뇨생식기계, 척추, 사지 등 주요 장기의 구조적 기형 유무를 진단하는 것입니다. 일반적으로 임신 중기인 18주에서 24주 사이에 시행하는 것이 권장됩니다 7 8 9 (일부 자료에서는 19-24주 7 8 또는 20-24주 4로 언급). 정밀 초음파 시행 시, 태아 심장 기형이나 특정 혈관 이상이 의심될 경우에는 컬러 도플러 기능이 함께 사용되어 혈류를 평가하기도 합니다 3. 모든 기형을 100% 발견할 수 있는 것은 아니며, 특히 염색체 이상 자체나 매우 미세한 구조적 이상, 또는 특정 시기 이후에 발현되는 기형 등은 진단에 한계가 있을 수 있습니다 7 5.
2.3. 입체 초음파 (3D 및 4D 초음파)
입체 초음파는 태아의 모습을 3차원 영상으로 보여주는 검사입니다. 3D 초음파는 태아의 모습을 정지된 입체 영상으로 재구성하여 보여주며 10, 4D 초음파는 여기에 시간 개념을 더하여 태아가 움직이는 모습을 실시간 동영상처럼 관찰할 수 있게 합니다 11. 이러한 입체 초음파는 주로 태아의 얼굴, 손가락, 발가락 등 외형을 보다 사실적으로 보여줌으로써 예비 부모들이 아기의 모습을 미리 확인하고 정서적 유대감을 형성하는 데 도움을 줄 수 있습니다. 의학적으로는 일부 안면 기형이나 사지 기형 등의 진단에 보조적으로 활용될 수 있습니다 11 4. 컬러 도플러 초음파가 혈류와 같은 기능적 정보를 색으로 표현하는 것과는 달리, 3D/4D 초음파는 태아의 외부 또는 내부 구조를 입체적인 형태로 보여주는 형태학적 검사에 가깝습니다 4. 일반적으로 임신 중후반기인 26주에서 32주 사이에 태아의 모습이 가장 잘 보인다고 알려져 있습니다 (예: 26~30주 6 11, 28~32주 4).
2.4. 컬러 초음파(컬러 도플러) vs. 정밀 초음파 vs. 입체 초음파: 핵심 비교
각 초음파 검사는 고유한 장점과 목적을 가지고 있으며, 필요에 따라 상호 보완적으로 사용됩니다. 예를 들어, 정밀 초음파에서 태아 심장 구조 이상이 의심될 경우, 컬러 도플러 초음파를 이용하여 심장 내 혈류를 자세히 평가함으로써 진단의 정확도를 높일 수 있습니다. 각 검사의 주요 특징을 비교하면 다음과 같습니다:
| 구분 | 일반 초음파 (2D) | 정밀 초음파 | 컬러 도플러 초음파 | 3D/4D 초음파 |
|---|---|---|---|---|
| 주요 목적 | 태아 성장, 양수, 태반 기본 평가 | 태아 주요 구조 기형 정밀 진단 | 혈류 평가 (태아, 태반, 자궁), 심장 기능 평가 | 태아 외형 입체적 관찰, 정서적 교감 |
| 기술 원리 | 단면 영상 | 고해상도 단면/입체 영상 | 도플러 효과 이용 혈류 시각화 | 3차원 영상 재구성 (+시간축) |
| 주요 검사 시기 (한국 기준) | 임신 전 기간 (보험 급여 횟수 내) | 임신 18-24주 | 필요시 (정밀 초음파 시 병행, 고위험 임신 등) | 임신 26-32주 (선택적) |
| 주요 확인 정보 | 태아 크기, 심박동, 태반 위치 등 | 뇌, 심장, 사지 등 세부 구조 | 혈류 속도/방향, 혈관 저항, 심장 판막 기능 등 | 얼굴, 손발 모양, 움직임 등 |
| 장점 | 기본적, 필수적 | 기형 진단율 높음 | 기능적 정보 제공 | 시각적 만족도 높음 |
| 단점/한계 | 세부 구조 확인 어려움 | 모든 기형 발견 불가, 시간 소요 | 특정 상황 외 불필요, 에너지 노출 가능성 고려 | 진단적 가치 제한적 (일부 기형 제외) |
| 건강보험 적용 (한국) | 7회 급여 (일반/정밀 포함) 12 | 급여 횟수 내 포함 (정밀 1회 또는 2회) 12 | 정밀 초음파 시 포함 또는 별도 비급여 가능성 (상황별 확인) | 대부분 비급여 |
표 2: 태아 초음파 종류별 비교 (위 표의 내용은 일반적인 정보를 담고 있으며, 건강보험 적용 등 세부 사항은 반드시 해당 의료기관 및 최신 정부 고시 확인이 필요합니다.)
각 초음파는 서로 다른 정보를 제공하며, 의사는 산모와 태아의 상태, 임신 주수, 위험 요인 등을 종합적으로 고려하여 가장 적절한 검사를 선택하고 시행합니다. 따라서 특정 검사가 다른 검사보다 무조건 우월하다고 말하기는 어렵습니다. 중요한 것은 각 검사의 목적을 이해하고, 담당 의사와의 충분한 상담을 통해 자신에게 필요한 검사가 무엇인지 확인하는 것입니다.
–>
3. 태아 컬러 초음파, 언제 왜 필요하며 얼마나 자주 받을까? (한국 기준)
태아 컬러 도플러 초음파는 특정 시기에 모든 임산부에게 일률적으로 시행되는 검사는 아닙니다. 그 필요성과 시기, 빈도는 산모와 태아의 상태, 임신 주수, 그리고 국내 건강보험 기준 등 여러 요소를 고려하여 결정됩니다. 이 장에서는 한국의 상황을 중심으로 컬러 도플러 초음파가 언제, 왜 필요하며 얼마나 자주 받게 되는지에 대해 자세히 알아보겠습니다.
3.1. 임신 주수별 컬러 도플러 초음파의 필요성 및 권장 시기
컬러 도플러 초음파는 임신 주수별로 그 활용 목적과 중요도가 다를 수 있습니다.
- 임신 초기 (13주까지):일반적으로 임신 초기에는 태아의 생존 확인, 정확한 임신 주수 결정, 자궁 외 임신이나 다태 임신 여부 확인 등이 주된 초음파 검사의 목적입니다 13 14 15. 약 11주에서 13주 사이에는 태아 목덜미 투명대(Nuchal Translucency, NT) 측정 등 1차 기형아 선별검사가 이루어지기도 합니다 12 16 6 11. 이 시기에 컬러 도플러 초음파는 태아 심장 박동을 확인하는 데 사용될 수 있으나, 태아의 안전을 최우선으로 고려하여 국제적인 안전 지침인 ALARA(As Low As Reasonably Achievable, 합리적으로 달성 가능한 가장 낮은 수준) 원칙에 따라 최소한으로, 그리고 낮은 에너지 강도(예: 열 지수 TI ≤ 1.0, 짧은 노출 시간)로 사용하도록 권고됩니다 17 18 14.
- 임신 중기 (14주 ~ 27주):임신 중기, 특히 18주에서 24주 사이는 태아의 주요 장기들이 발달하고 형태를 갖추는 시기로, 이 시기에 정밀 초음파 검사를 통해 태아의 구조적 기형 유무를 자세히 관찰합니다 7 8 9. 컬러 도플러 초음파는 이 정밀 초음파 과정에서 매우 중요한 역할을 합니다. 태아 심장의 혈류를 관찰하여 선천성 심장 기형이 의심될 때 진단의 정확도를 높이며, 주요 혈관의 이상 유무를 확인하는 데도 유용합니다 11 3. 또한, 일부 병원에서는 임신중독증 발생 고위험군 선별을 위해 자궁동맥의 혈류를 측정하는 도플러 검사를 시행하기도 합니다.
- 임신 후기 (28주 이후 ~ 분만 전):임신 후기에는 태아의 성장과 안녕을 평가하는 데 컬러 도플러 초음파가 활용됩니다. 태아 성장 지연(IUGR)이 의심될 경우, 탯줄 동맥, 태아 중대뇌동맥 등의 도플러 검사를 통해 태반을 통한 혈액 공급이 원활한지, 태아가 자궁 내에서 잘 지내고 있는지를 평가합니다 3. 양수량 감소, 태동 감소 등 태아의 상태가 우려되는 특정 상황에서도 혈류 상태를 파악하여 태아 곤란증의 위험을 평가하고 분만 시기를 결정하는 데 도움을 줄 수 있습니다. 또한, 태반 조기 박리나 전치 태반과 같이 태반 기능에 문제가 있을 경우 관련된 혈류 이상을 평가하기도 합니다.
- 고위험 임신에서의 컬러 도플러 활용:임신성 고혈압, 임신성 당뇨, 산모의 기존 질환(심장병, 신장병 등), 다태 임신, 이전 임신에서 태아 성장 지연이나 기형아 출산 경험이 있는 경우, 양수 과다증 또는 과소증 등 고위험 임신으로 판단되는 경우에는 일반적인 경우보다 컬러 도플러 초음파가 더욱 적극적으로 활용될 수 있습니다 12 19 6 5 3. 이러한 상황에서는 태아의 상태를 보다 면밀히 추적 관찰하고 적절한 치료 계획을 세우기 위해 컬러 도플러 검사가 필수적일 수 있습니다.
3.2. 한국의 건강보험 적용 기준: 초음파 검사 횟수 및 종류
한국에서는 국민건강보험을 통해 임신 중 초음파 검사 비용의 일부를 지원하고 있습니다. 그 기준은 다음과 같습니다:
- 국민건강보험 급여 기준: 임신 기간 동안 총 7회의 초음파 검사에 대해 건강보험이 적용됩니다 12 20.
- 컬러 도플러 검사의 급여 여부:일반적으로 컬러 도플러 검사 자체가 별도의 건강보험 급여 항목으로 명시되어 있지는 않습니다. 하지만 정밀 초음파를 시행할 때 의학적 필요에 따라 태아 심장 평가나 주요 혈관 이상 유무 확인 등을 위해 컬러 도플러 기능이 사용되는 경우, 이는 정밀 초음파 수가에 포함되어 급여 적용을 받을 수 있습니다. 단, 의학적 필요성이 명확하지 않거나 산모의 요청에 의한 경우에는 비급여로 처리될 수 있으며, 이는 병원마다 또는 상황마다 다를 수 있으므로 진료 시 의료진과의 확인이 필요합니다 12.
- 고위험 산모의 경우 추가 급여: 태아에게 이상이 있거나 의학적으로 추가적인 검사가 필요하다고 판단되는 고위험 산모의 경우(예: 임신성 당뇨병, 임신성 고혈압, 자궁 내 태아 성장 지연 등), 정해진 7회의 급여 횟수를 초과하더라도 추가적인 초음파 검사에 대해 건강보험 급여가 적용될 수 있습니다 12 19.
- 다태아의 경우: 쌍둥이 임신과 같이 다태아를 임신한 경우에는 두 번째 태아부터 초음파 검사 비용의 소정점수 50%가 가산되어 적용됩니다 12 19.
3.3. 불필요한 초음파 검사는 피해야 할까? (ALARA 원칙)
초음파 검사가 비교적 안전하다고 알려져 있지만, 모든 의학적 검사와 마찬가지로 불필요한 노출은 최소화하는 것이 바람직합니다. 이를 위해 국제적으로 통용되는 원칙이 바로 ‘ALARA (As Low As Reasonably Achievable)’ 원칙입니다 17 13 14. 이는 의학적으로 필요한 경우에 한하여, 합리적으로 달성 가능한 가장 낮은 강도와 가장 짧은 시간 동안 초음파를 사용해야 한다는 의미입니다. 초음파 검사의 종류, 횟수, 시기는 담당 의사가 산모와 태아의 건강 상태, 임신 주수, 위험 요인 등을 종합적으로 고려하여 의학적 판단에 따라 결정합니다. 일부 전문가들은 의학적 필요 없이 너무 잦은 초음파 검사는 오히려 산모에게 불필요한 걱정을 유발할 수 있으며, 한정된 의료 자원의 낭비로 이어질 수 있다고 지적하기도 합니다 5. 따라서 산모는 담당 의사와 충분히 상담하여 각 검사의 필요성과 목적을 정확히 이해하고, 불필요한 검사에 대한 우려가 있다면 솔직하게 문의하며 상호 신뢰를 바탕으로 검사 계획을 세우는 것이 중요합니다.
4. 태아 컬러 초음파의 안전성: 과학적 근거와 전문가 의견
태아 초음파 검사, 특히 컬러 도플러 초음파의 안전성은 많은 예비 부모님들이 가장 궁금해하고 걱정하는 부분 중 하나입니다. 결론부터 말하자면, 수십 년간의 임상 경험과 연구를 통해 진단 목적으로 적절히 사용되는 산과 초음파는 태아에게 안전한 것으로 간주됩니다. 하지만 모든 의료 행위와 마찬가지로 잠재적인 영향에 대한 이해와 주의는 필요합니다. 이 장에서는 초음파의 생물학적 효과, 국제 기구 및 국내외 전문가들의 안전성 권고, 그리고 안전한 검사를 위한 주의사항에 대해 자세히 살펴보겠습니다.
4.1. 초음파의 생물학적 효과: 열 효과 (Thermal Effect)와 기계적 효과 (Mechanical Effect)
초음파가 인체 조직과 상호작용할 때 나타날 수 있는 주요 생물학적 효과는 열 효과와 기계적 효과입니다.
- 열 효과 (Thermal Effect): 초음파 에너지가 조직에 흡수되면서 열로 변환되어 조직의 온도를 상승시키는 효과입니다. 태아 조직은 성인 조직보다 온도 변화에 더 민감할 수 있어 주의가 필요합니다 17 14.
- 이를 나타내는 지표가 **열 지수(Thermal Index, TI)**이며, 초음파에 의해 조직 온도가 얼마나 상승할 수 있는지를 예측합니다. TI는 측정 부위에 따라 뼈 근처를 나타내는 TIB(Thermal Index for Bone)와 연조직을 나타내는 TIS(Thermal Index for Soft tissue) 등으로 구분됩니다.
- 국제산부인과초음파학회(ISUOG)와 같은 주요 국제 학회에서는 진단 목적의 산과 초음파 사용 시, 특히 장시간 검사가 이루어지거나 컬러 도플러 및 스펙트럼 도플러를 사용할 경우 TI 값을 1.0 이하로 유지하도록 권고하며, 배아 발생 초기인 임신 초기에는 더욱 주의할 것을 강조합니다 14.
- 일부 가이드라인(예: 영국)에서는 TI가 0.7 이하일 경우는 안전, 0.7에서 3.0 사이는 노출 시간을 고려하여 신중히 사용, 3.0 이상은 사용을 피하도록 권고하기도 합니다 17.
- 기계적 효과 (Mechanical Effect): 초음파의 음압 변화에 의해 조직 내에 미세한 기포(cavitation)가 형성되거나 액체의 움직임(acoustic streaming) 등이 발생하는 효과입니다 17.
- 이를 나타내는 지표가 **기계적 지수(Mechanical Index, MI)**이며, 이러한 기계적 효과의 발생 가능성을 예측합니다.
- 일반적으로 진단용 초음파 검사에서는 MI 값이 인체에 유의한 영향을 미치지 않는 낮은 수준으로 유지됩니다.
- 그러나 컬러 도플러 초음파나 펄스 도플러 초음파는 일반적인 흑백(B-mode) 초음파보다 상대적으로 높은 에너지 출력을 사용할 수 있으므로, MI 값에도 주의를 기울여야 합니다. 특히 임신 10주 이전의 배아나 태아, 또는 신생아의 머리, 척추, 눈과 같이 민감한 부위에는 도플러 초음파 사용을 가능한 한 피하거나 최소화하도록 권고되기도 합니다 17.
현대의 초음파 장비에는 TI와 MI 값이 실시간으로 화면에 표시되므로, 검사자는 이를 모니터링하면서 안전 기준을 준수하여 검사를 시행합니다.
4.2. 국제 기구 및 학회의 안전성 권고
주요 국제 보건 기구 및 산부인과 관련 학회들은 산과 초음파의 안전성에 대해 다음과 같은 입장을 견지하고 있습니다:
- 세계보건기구(WHO): 진단 목적으로 사용되는 산과 초음파는 오랜 기간 동안 안전하게 사용되어 온 검사 방법으로 간주합니다. 다만, 의학적인 필요에 따라 적절한 교육을 받은 전문가에 의해 수행되어야 하며, 비의료적인 목적(예: 단순 기념을 위한 태아 영상 촬영 등)으로 무분별하게 사용하는 것은 피해야 한다고 권고합니다 13.
- 국제산부인과초음파학회(ISUOG): ALARA 원칙을 철저히 준수할 것을 강조합니다. 특히 도플러 초음파 사용 시에는 열 지수(TI)를 1.0 이하로 유지하고, 검사 시간(노출 시간)을 최소화하도록 권고하고 있습니다 14.
- 미국산부인과학회(ACOG): 초음파 검사는 명확한 의학적 적응증이 있을 때 사용되어야 하며, 적절한 장비와 충분한 훈련을 받은 인력에 의해 수행되어야 한다고 강조합니다. 현재까지 진단용 초음파가 태아에게 해로운 영향을 미친다는 명확하고 일관된 증거는 없다고 밝히고 있습니다 15 21.
- 기타 주요 국가들의 산부인과 및 초음파 관련 학회들도 대체로 유사한 입장을 보이며, 의학적 필요에 따른 신중한 사용과 안전 지침 준수를 강조합니다.
4.3. 한국 전문가 및 학회의 입장
한국의 전문가 및 관련 학회 역시 국제적인 안전 기준을 따르며, 산과 초음파의 안전한 사용을 위한 지침을 제시하고 있습니다.
- 대한산부인과학회(KSOG) 및 대한초음파의학회(KSUM): 이들 학회는 국제적인 안전 기준을 준수하며, 회원들에게 초음파 검사의 의학적 적응증에 따른 적절한 사용과 안전 수칙 준수를 교육하고 권고합니다.
- 과거 2008년 대한의사협회지에 발표된 한 논문에서는 “1980년대 이후의 많은 연구들을 통해 초음파가 산모 및 태아에게 미치는 악영향은 없다고 생각된다”고 언급한 바 있습니다 22.
- 또한 2008년 한 언론 보도에서 대한산부인과의사회는 “일반 초음파 검사로는 약 50시간 이상 지속해서 검사를 해도 신체 온도를 섭씨 1.5도 올리기 힘들며, 신체 온도가 정상 범위에서 2도 이상 오르기 전까지는 아무런 문제가 없다”고 밝힌 바 있습니다 23. (단, 이는 일반적인 2D 초음파를 기준으로 한 설명일 수 있으며, 컬러 도플러 초음파는 상황에 따라 에너지 출력이 다를 수 있음을 감안해야 합니다.)
- 한 영상의학과 전문의는 개인 블로그를 통해 “현재까지 초음파가 태아에 위해를 준다는 명확한 증거는 없습니다. 따라서 초음파는 가장 안전한 검사 중 하나이고, 굳이 안전에 대해 걱정할 이유는 없습니다. 하지만 실험적으로 열 효과나 비열 효과로 태아 조직에 위해가 있을 수 있을 만큼 주의는 필요합니다”라고 설명하며, 안전성과 주의 필요성을 함께 언급했습니다 17.
- 종합적인 견해: 한국의 전문가들 역시 적절한 의학적 적응증에 따라, 훈련된 전문가가 안전 지침(TI/MI 값 관리, 노출 시간 최소화 등 ALARA 원칙)을 철저히 준수하여 시행하는 진단 목적의 컬러 도플러 초음파는 태아에게 안전한 것으로 간주하고 있습니다.
4.4. 안전한 검사를 위한 주의사항
태아 컬러 초음파 검사를 포함한 모든 산과 초음파 검사가 안전하게 이루어지기 위해서는 다음과 같은 사항에 유의해야 합니다:
- 반드시 의학적 필요성이 인정될 때 검사를 시행해야 합니다.
- 검사 시간은 가능한 한 짧게, 진단에 필요한 최소한의 시간만 노출하도록 합니다.
- 검사자는 초음파 장비에 표시되는 열 지수(TI)와 기계적 지수(MI)를 지속적으로 확인하고 안전 기준을 준수해야 합니다.
- 특히 임신 초기, 배아기에는 도플러 초음파의 사용을 최소화하고 더욱 신중하게 접근해야 합니다.
- 의료기관이 아닌 곳에서 상업적인 목적으로 제공되는 비의료적 초음파(예: 단순 기념 촬영을 위한 장시간의 3D/4D 초음파 등)는 그 필요성과 안전성에 대해 신중히 고려해야 합니다. 세계초음파의학회연맹(WFUMB) 안전위원회 등에서도 비임상적 목적의 초음파 사용에 대한 가이드라인 개발의 필요성을 언급한 바 있습니다 24.
5. 태아 컬러 초음파 검사 비용 및 건강보험 적용 (2025년 기준)
태아 컬러 초음파 검사를 고려할 때 비용과 건강보험 적용 여부는 매우 현실적이고 중요한 문제입니다. 한국에서는 국민건강보험을 통해 임신 중 초음파 검사 비용의 상당 부분을 지원하고 있어 경제적 부담을 덜어주고 있습니다. 이 장에서는 2025년 기준으로 태아 컬러 초음파 검사와 관련된 건강보험 급여 적용 범위, 본인 부담금, 비급여 항목, 그리고 국민행복카드 활용법 등에 대해 상세히 안내해 드리겠습니다.
5.1. 건강보험 급여 적용 범위 및 횟수 (재확인 및 상세 안내)
- 기본 원칙: 현행 국민건강보험 기준에 따르면, 임신 기간 중 총 7회의 초음파 검사에 대해 건강보험 급여가 적용됩니다 12 20.
- 임신 제1삼분기 (임신 13주까지): 총 3회 (일반 초음파 2회, 정밀 초음파 1회)가 급여 적용됩니다.
- 임신 제2,3삼분기 (임신 14주부터 분만 시까지): 총 4회 (일반 초음파 각 삼분기별 1회씩 총 3회, 정밀 초음파 1회)가 급여 적용됩니다.
- 정밀 초음파 급여: 앞서 언급된 총 7회의 급여 횟수 중, 정밀 초음파는 제1삼분기에 1회, 제2 또는 제3삼분기에 1회, 총 2회에 대해 급여가 적용됩니다.
- 컬러 도플러 검사의 위치:
- 컬러 도플러 초음파 검사 자체가 단독 항목으로 건강보험 급여가 적용되는 것은 아닙니다.
- 주로 정밀 초음파를 시행할 때, 태아 심장 기형 평가나 특정 혈관의 혈류 평가 등 의학적 필요성이 인정되어 컬러 도플러 기능이 함께 사용되는 경우, 이는 정밀 초음파 수가에 포함되어 급여 처리가 될 가능성이 높습니다.
- 예를 들어, 일부 산부인과 정보6에서는 컬러 도플러 검사를 고위험 산모 또는 원하는 경우 선택적으로 시행하는 특수검사로 분류하기도 하며, 이는 병원별 정책이나 산모의 상태에 따라 비급여로 운영될 수 있음을 시사합니다.
- 핵심 사항: 의학적 필요성이 명확히 인정되는 경우, 정밀 초음파의 일부로 컬러 도플러 기능이 사용된다면 건강보험 급여 적용을 받을 수 있습니다. 그러나 모든 컬러 도플러 사용이 급여 대상이 되는 것은 아니므로, 검사 전 의료진과의 상담을 통해 확인하는 것이 중요합니다.
5.2. 본인 부담금 및 비급여 항목
- 본인 부담률: 건강보험이 적용되는 초음파 검사의 경우에도 본인 부담금이 발생합니다.
- 의원급 의료기관의 경우, 외래 본인 부담률(예: 30%)이 적용될 수 있습니다. 2021년 자료에 따르면, 일반 초음파 총액이 의원급에서 약 6,800원~9,600원, 정밀 초음파 총액이 약 12,200원~20,700원 수준이었으며, 여기서 본인 부담금이 발생했습니다 25 26. (2025년 기준으로는 변동 가능성이 있습니다.)
- 병원, 종합병원, 상급종합병원 등 의료기관의 종별에 따라 본인 부담률은 달라질 수 있습니다.
- 정확한 본인 부담금은 검사 당시의 의료기관 종별 수가, 특정 시술 동반 여부 등에 따라 달라지므로 해당 의료기관에 문의하는 것이 가장 정확합니다.
- 비급여 항목: 다음과 같은 경우에는 초음파 검사 비용이 비급여로 처리되어 전액 본인이 부담해야 할 수 있습니다.
- 비용 예시 (주의: 아래 비용은 과거 자료 또는 참고용이며, 2025년 실제 비용과 다를 수 있습니다):
- 2021년 11월 기준 (진료비 제외, 25 26 참고):
- 임신 13주 이하 일반 초음파 (의원급 총액): 약 6,800원
- 임신 13주 이하 정밀 초음파 (의원급 총액): 약 12,200원
- 임신 14주 이후 일반 초음파 (의원급 총액): 약 9,600원
- 임신 14주 이후 정밀 초음파 (의원급 총액): 약 20,700원
- 컬러 도플러 단독 검사 시 비급여 비용은 병원마다 매우 다양하며, 100,000원에서 150,000원 또는 그 이상일 수 있습니다 27.
매우 중요: 위에 제시된 비용은 단순 참고용이며, 실제 비용은 방문하는 의료기관의 종류, 검사의 구체적인 내용, 시행 시기 등에 따라 크게 달라질 수 있습니다. 반드시 해당 병원에 직접 문의하여 정확한 비용을 확인하시기 바랍니다.
- 2021년 11월 기준 (진료비 제외, 25 26 참고):
5.3. 국민행복카드 활용
- 임신·출산 진료비 지원금(국민행복카드 바우처)을 초음파 검사 비용에 사용할 수 있습니다 29.
- 건강보험이 적용되는 급여 항목의 본인 부담금뿐만 아니라, 비급여로 처리되는 초음파 검사 비용에도 모두 사용 가능합니다.
- 2024년부터 다태아 임신부의 경우 국민행복카드 지원금이 확대되는 등 정부 지원 정책에 변동 사항이 있을 수 있으므로, 최신 정보를 확인하는 것이 좋습니다 30 31.
5.4. 비용 관련 현명한 선택을 위한 조언
- 초음파 검사를 받기 전에는 항상 담당 의사와 충분히 상담하여 각 검사의 의학적 필요성, 건강보험 적용 여부, 예상되는 총 비용 및 본인 부담금 등을 미리 꼼꼼히 확인하는 것이 좋습니다.
- 무조건 비싼 검사나 많은 횟수의 검사가 태아에게 더 좋은 것은 아닙니다. 의학적 판단에 따른 적절한 시기의 필요한 검사가 중요합니다.
- 필요하다면 여러 병원의 정보를 비교해보고, 신뢰할 수 있는 의료기관에서 합리적인 비용으로 검사받을 수 있도록 현명하게 선택하는 자세가 필요합니다.
6. 태아 컬러 초음파 검사 과정 및 결과 이해
태아 컬러 초음파 검사를 앞두고 있다면 검사 과정이 어떻게 진행되는지, 결과를 어떻게 이해해야 하는지에 대해 궁금할 수 있습니다. 이 장에서는 검사 전 준비사항부터 결과 확인 및 대처 방안까지 전반적인 과정을 안내해 드립니다.
6.1. 검사 전 준비사항 및 진행 과정
- 준비사항:
- 진행 과정:
- 산모는 검사실 내 검사대에 편안히 눕게 됩니다. 경복부 초음파의 경우, 복부에 초음파 젤을 바르고 탐촉자(transducer)를 대고 움직이며 검사를 진행합니다. 젤은 탐촉자와 피부 사이의 공기를 제거하여 초음파가 잘 전달되도록 돕습니다.
- 경질 초음파의 경우, 질 내로 가늘고 긴 특수 탐촉자를 삽입하여 검사합니다. 임신 초기나 자궁경부 길이 측정 등에 주로 사용됩니다. 검사 시 약간의 불편감이 있을 수 있으나, 몸의 긴장을 풀면 도움이 될 수 있습니다 32.
- 검사 중에는 모니터를 통해 태아의 모습, 심장 박동, 주요 장기, 그리고 컬러 도플러 기능을 이용한 혈류 등을 실시간으로 관찰할 수 있습니다.
- 검사 시간은 검사의 목적과 종류, 태아의 자세나 움직임 등에 따라 달라질 수 있습니다. 일반적인 초음파는 10~20분 정도 소요되지만, 정밀 초음파의 경우 태아의 여러 구조를 자세히 관찰해야 하므로 30분에서 1시간 또는 그 이상 소요될 수도 있습니다 7.
6.2. 초음파 결과 확인: 주요 관찰 지표 및 의미
초음파 검사가 끝나면 담당 의사가 검사 결과에 대해 설명해 줍니다. 주요 관찰 지표와 그 의미는 다음과 같습니다:
- 태아 성장 지표:
- 컬러 도플러 주요 지표 (예시): 컬러 도플러 초음파를 통해 얻을 수 있는 혈류 정보는 매우 다양하며, 대표적인 지표들은 다음과 같습니다.
- 탯줄 동맥 혈류 (Umbilical Artery Doppler): 탯줄 동맥의 혈류 파형을 분석하여 박동 지수(Pulsatility Index, PI), 저항 지수(Resistance Index, RI), 수축기말 이완기 혈류속도비(S/D ratio) 등을 측정합니다. 이는 태반의 기능을 간접적으로 평가하고, 태아 성장 지연이나 임신중독증과 같은 상황에서 태아의 상태를 파악하는 데 중요한 정보를 제공합니다.
- 태아 중대뇌동맥 혈류 (Middle Cerebral Artery Doppler): 태아 뇌 혈류를 평가하여 태아 빈혈이나 자궁 내 저산소증 상태를 예측하는 데 도움을 줄 수 있습니다. 특히 태아 성장 지연 시 “뇌 아낌 현상(brain-sparing effect)”을 확인하는 데 유용합니다.
- 정맥관 혈류 (Ductus Venosus Doppler): 태아 심장 기능 평가 및 일부 염색체 이상의 위험도를 선별하는 데 참고 지표로 활용될 수 있습니다.
- 결과 설명: 담당 의사는 이러한 측정치와 초음파 영상을 종합적으로 판단하여 태아의 전반적인 건강 상태, 성장 발달, 주요 장기의 이상 유무, 태반 및 양수의 상태 등을 설명해 줍니다. 궁금한 점이 있다면 주저하지 말고 질문하여 충분한 설명을 듣는 것이 중요합니다.
6.3. 결과가 정상 범위를 벗어날 경우 대처 방안
초음파 검사 결과, 정상 범위를 벗어나거나 이상 소견이 의심되는 경우에는 다음과 같은 추가적인 조치나 상담이 필요할 수 있습니다:
- 추가 검사:
- 전문가 상담:
- 정확한 정보 확인: 초음파 결과에 이상 소견이 있다는 말을 듣게 되면 당황스럽고 불안할 수 있습니다. 하지만 부정확하거나 검증되지 않은 정보에 의존하기보다는, 담당 의료진과 충분히 소통하고 정확한 의학적 설명을 듣는 것이 가장 중요합니다. 의료진은 현재 상황을 가장 잘 이해하고 있으며, 앞으로의 검사나 치료 계획에 대해 최선의 조언을 해줄 수 있습니다.
7. KRHOW.COM이 제안하는 건강한 임신과 안전한 초음파 검사를 위한 최종 조언
건강한 아기를 맞이하기 위한 여정에서 태아 초음파 검사는 매우 중요한 역할을 합니다. KRHOW.COM은 예비 부모님들이 이 과정을 더욱 안심하고 현명하게 헤쳐나가실 수 있도록 다음과 같은 최종 조언을 드립니다.
- 정기적인 산전 진찰의 중요성을 잊지 마세요: 임신 주수에 따른 정기적인 산전 진찰은 태아와 산모의 건강을 확인하고 예기치 않은 문제를 조기에 발견하여 대처할 수 있는 가장 기본적인 방법입니다. 초음파 검사 또한 이러한 정기 진찰의 중요한 부분입니다.
- 담당 의사와의 신뢰 관계를 구축하고 적극적으로 소통하세요: 임신 기간 동안 궁금한 점이나 걱정되는 부분이 있다면 주저하지 말고 담당 의사에게 질문하고 상담하십시오. 의사와의 긴밀한 소통은 정확한 정보를 얻고 불필요한 불안감을 줄이는 데 큰 도움이 됩니다.
- 균형 잡힌 영양 섭취, 적절한 운동, 충분한 휴식 등 건강한 생활 습관을 유지하세요: 건강한 생활 습관은 태아의 건강한 성장 발달뿐만 아니라 산모의 건강에도 매우 중요합니다.
- 정확하고 신뢰할 수 있는 의학 정보를 습득하도록 노력하세요: 인터넷에는 수많은 정보가 있지만, 그중에는 부정확하거나 과장된 내용도 많습니다. KRHOW.COM과 같이 공신력 있는 출처에서 제공하는 의학 정보를 참고하고, 중요한 결정은 반드시 의료 전문가와 상의하십시오.
- 불필요한 불안감은 지양하되, 의학적 근거에 기반한 합리적인 결정을 내리세요: 태아의 건강에 대한 걱정은 당연하지만, 과도한 불안감은 오히려 스트레스를 유발할 수 있습니다. 정확한 정보를 바탕으로 침착하게 상황을 판단하고, 필요한 경우 전문가의 도움을 받아 합리적인 결정을 내리는 것이 중요합니다.
건강 관련 주의사항
- 본문에 언급된 모든 초음파 검사는 반드시 의학적 필요성이 인정될 때, 숙련된 의료 전문가에 의해 시행되어야 합니다.
- 초음파 검사 시간은 진단에 필요한 최소한으로 유지하고, 장비의 열 지수(TI)와 기계적 지수(MI)는 안전 기준을 준수해야 합니다. 특히 임신 초기에는 도플러 초음파 사용에 더욱 신중해야 합니다.
- 의료기관이 아닌 곳에서 상업적인 목적으로 제공되는 비의료적 초음파(예: 단순 기념 촬영 목적의 장시간 3D/4D 초음파)는 그 필요성과 안전성에 대해 신중히 고려해야 합니다.
- 본 글에서 제공하는 정보는 일반적인 의학 정보이며, 개인의 건강 상태나 임신 과정에 따른 구체적인 진단이나 치료 방법은 반드시 담당 의사와 상담하여 결정해야 합니다.
자주 묻는 질문 (FAQ) – 컬러 초음파 관련 심층 Q&A
Q1: 컬러 초음파는 일반 초음파보다 더 자주 받아도 괜찮나요? 안전한가요?
A: 진단 목적으로 적절히 사용되는 컬러 도플러 초음파는 태아에게 안전한 것으로 간주됩니다 13 14 15. 모든 초음파 검사는 ‘ALARA 원칙(As Low As Reasonably Achievable)’에 따라 의학적으로 필요한 경우에 한하여, 최소한의 강도와 시간으로 시행되어야 합니다 17. 컬러 도플러 초음파는 일반 2D 초음파보다 에너지 출력이 높을 수 있어, 특히 임신 초기에는 더욱 신중하게 사용되며 열 지수(TI)와 기계적 지수(MI)를 안전 기준 내로 유지하는 것이 중요합니다 17 14. 따라서 일반 초음파보다 ‘더 자주’ 받는 것이 중요한 것이 아니라, 담당 의사가 태아와 산모의 상태를 종합적으로 판단하여 의학적으로 ‘필요한 시기’에 ‘적절한 방법’으로 검사를 받는 것이 핵심입니다. 불필요하게 잦은 검사는 권장되지 않습니다 5.
Q2: 컬러 초음파 비용은 일반 초음파보다 많이 비싼가요? 건강보험 적용은 전혀 안 되나요?
A: 컬러 도플러 기능이 추가된다고 해서 무조건 일반 초음파보다 훨씬 비싸지는 것은 아닙니다. 한국에서는 국민건강보험을 통해 임신 중 총 7회의 초음파 검사가 급여 적용되며, 이 중 정밀 초음파(1차 및 2차 기형아 선별 등) 시 의학적 필요에 따라 컬러 도플러 기능이 사용되면 해당 정밀 초음파 수가에 포함되어 급여 처리될 수 있습니다 12 20. 그러나 의학적 필요성이 명확하지 않거나 산모의 선택에 의한 경우, 또는 급여 횟수를 초과하는 경우에는 비급여로 처리되어 비용 부담이 커질 수 있습니다. 일부 병원에서는 컬러 도플러 검사를 특수 검사로 분류하여 별도의 비급여 비용을 책정하기도 합니다 6 27. 따라서 검사 전 담당 의사와 건강보험 적용 여부 및 예상 비용에 대해 충분히 상담하는 것이 중요합니다. 국민행복카드를 활용하면 급여 항목의 본인 부담금 및 비급여 비용 모두 결제 가능합니다 29.
Q3: 2D, 3D, 4D, 컬러, 정밀 초음파… 너무 헷갈려요. 꼭 다 받아야 하나요?
A: 각 초음파 검사는 서로 다른 목적과 특징을 가지고 있습니다. 2D 초음파는 가장 기본적인 흑백 평면 영상으로 태아의 성장과 전반적인 상태를 확인합니다 5. 정밀 초음파는 고해상도 장비로 태아의 주요 구조적 기형 유무를 자세히 관찰하는 검사입니다 6 7. 컬러 도플러 초음파는 혈류의 방향과 속도를 색으로 표시하여 태아 심장 기능, 혈관 상태, 태반 기능 등을 평가합니다 3. 3D 초음파는 태아의 모습을 정지된 입체 영상으로, 4D 초음파는 움직이는 입체 동영상으로 보여주어 주로 외형 관찰 및 정서적 교감에 도움을 줍니다 10 11. 이 모든 검사를 다 받아야 하는 것은 아닙니다. 2D 일반 초음파와 정밀 초음파는 건강보험 급여 기준에 따라 대부분의 산모가 받게 되는 필수적인 검사에 가깝습니다. 컬러 도플러 초음파는 정밀 초음파 시 필요에 따라 함께 사용되거나 고위험 임신 등 특정 상황에서 추가로 시행될 수 있습니다. 3D/4D 초음파는 의학적 진단보다는 산모의 선택에 의해 이루어지는 경우가 많습니다. 어떤 검사가 필요한지는 담당 의사가 산모와 태아의 상태에 따라 판단하므로, 의사와 충분히 상의하여 결정하는 것이 가장 좋습니다.
Q4: 컬러 초음파로 태아의 모든 기형을 다 발견할 수 있나요?
A: 안타깝게도 컬러 도플러 초음파를 포함한 어떠한 산전 초음파 검사도 태아의 모든 기형을 100% 발견할 수는 없습니다 7 5. 컬러 도플러 초음파는 혈류와 관련된 이상(예: 일부 심장 기형, 혈관 기형, 태반 기능 부전 등)을 진단하는 데 매우 유용하지만, 염색체 이상 자체나 유전 질환, 매우 미세한 구조적 이상, 또는 특정 시기 이후에 발현되거나 기능적인 문제만을 동반하는 기형 등은 초음파만으로 진단하기 어렵습니다. 초음파 검사는 주로 구조적인 기형을 선별하는 데 중점을 두며, 발견율은 기형의 종류, 태아의 자세, 양수의 양, 산모의 비만도, 검사 시기, 장비의 해상도, 검사자의 숙련도 등 여러 요인에 따라 달라질 수 있습니다. 따라서 초음파 검사 결과가 정상이라고 해서 모든 기형이 없다고 단정할 수는 없으며, 필요한 경우 다른 산전 검사(예: NIPT, 양수 검사 등)와 종합하여 판단해야 합니다.
Q5: 고위험 산모는 컬러 초음파를 더 자주, 더 자세히 봐야 하나요?
A: 네, 그럴 가능성이 높습니다. 고위험 산모란 임신 중 산모나 태아에게 합병증 발생 위험이 일반 산모보다 높은 경우를 말하며, 여기에는 고령 임신, 다태 임신, 임신성 고혈압, 임신성 당뇨, 자궁 내 태아 성장 지연, 이전 임신에서 기형아 출산력이나 유산 경험이 있는 경우 등이 포함됩니다 12 19 6 5 3. 이러한 고위험 산모의 경우, 태아의 건강 상태와 발달 과정을 더욱 면밀히 추적 관찰하고 합병증을 조기에 발견하여 대처하기 위해 일반 산모보다 초음파 검사(컬러 도플러 포함)를 더 자주 받거나, 특정 부위를 더 자세히 관찰할 필요가 있을 수 있습니다. 예를 들어, 태아 성장 지연이 의심되면 탯줄 동맥이나 중대뇌동맥의 혈류를 주기적으로 평가하여 태아의 안녕을 확인하고 분만 시기를 결정하는 데 컬러 도플러 초음파가 매우 중요하게 활용됩니다. 구체적인 검사 횟수나 내용은 담당 의사가 산모의 개별적인 상태와 위험 요인을 종합적으로 판단하여 결정합니다.
결론: 현명한 선택으로 건강한 아기 맞이하기
태아 컬러 초음파(컬러 도플러 초음파)는 태아의 혈류 상태와 심장 기능 등 중요한 생리적 정보를 제공하여 건강한 아기의 탄생을 돕는 가치 있는 검사 방법입니다. 이 글을 통해 컬러 초음파의 원리, 다양한 초음파 검사와의 차이점, 안전성, 적절한 검사 시기와 횟수, 그리고 한국에서의 건강보험 적용 기준과 비용 문제까지 다각도로 살펴보았습니다.
가장 중요한 것은, 모든 초음파 검사는 의학적 필요에 따라 전문가의 판단 하에 이루어져야 한다는 점입니다. 예비 부모님들께서는 담당 의사와의 충분한 상담과 소통을 통해 각 검사에 대한 정확한 정보를 얻고, 불필요한 불안감을 갖기보다는 과학적 근거에 기반한 현명한 결정을 내리시길 바랍니다. 건강한 생활 습관과 긍정적인 마음가짐으로 임신 기간을 보내시는 것 또한 건강한 아기를 맞이하는 데 무엇보다 중요합니다.
KRHOW.COM은 앞으로도 신뢰할 수 있는 최신 의학 정보를 바탕으로 예비 부모님들의 건강하고 행복한 임신과 출산 여정에 든든한 동반자가 될 것을 약속드립니다.
면책 조항
본 글은 의료 조언을 대체하지 않으며, 증상이 있는 경우 전문가 상담을 권장합니다.
참고 문헌
- 대한초음파의학회. 초음파(Ultrasound)의 정의 [인터넷]. 서울: 대한초음파의학회; [2025년 5월 23일 인용]. 다음에서 제공함: https://www.ultrasound.or.kr/education/info.php?ca=4
- 박중신. 한국 산부인과의학에서의 초음파 이용. 대한산부인과초음파학회 워크샵; 2000. 다음에서 제공함: https://www.ultrasound.or.kr/workshop/2000_s_pdf/019%C0%C7%C7%D0%B9%DA%C1%DF%BD%C5.pdf
- 미즈피아 산부인과·소아과. 입체초음파 > 산전관리 [인터넷]. 창원: 미즈피아 산부인과·소아과; [2025년 5월 23일 인용]. 다음에서 제공함: http://www.emizpia.com/menu_1_1/1
- 어니스트여성의원 공식블로그. 임산부 정밀초음파검사 vs 입체초음파 차이는 [인터넷]. 네이버 블로그; 2020년 2월 20일 [2025년 5월 23일 인용]. 다음에서 제공함: https://blog.naver.com/honest0601/221815132464
- 편승연. 임신 중 초음파 검사, 우리 아기 괜찮을까요? – FOR YOU VOL.157 [인터넷]. 경희대학교의료원; 2021년 [2025년 5월 23일 인용]. 다음에서 제공함: https://webzineforyou.com/vol157/%EC%9D%BC%ED%83%80%EC%9D%98%EC%82%AC%EC%9D%98-%EA%B1%B4%EA%B0%95%ED%8A%B9%EA%B0%95/
- 마리본산부인과의원. 산전검사 [인터넷]. 서울: 마리본산부인과의원; [2025년 5월 23일 인용]. 다음에서 제공함: http://www.marieborn.com/?idx=c5eb3cba4524ef/c5eb3cbdd5250d
- 가톨릭대학교 서울성모병원. 산전 정밀초음파 클리닉 [인터넷]. 서울: 가톨릭대학교 서울성모병원; [2025년 5월 23일 인용]. 다음에서 제공함: https://www.cmcseoul.or.kr/page/department/B/1515/1
- 가톨릭대학교 서울성모병원. 산전 정밀초음파 클리닉 (내용 중 19-24주 언급 부분) [인터넷]. 서울: 가톨릭대학교 서울성모병원; [2025년 5월 23일 인용]. 다음에서 제공함: https://www.cmcseoul.or.kr/page/department/B/1515/1#:~:text=%EC%9E%84%EC%8B%A0%2019%EC%A3%BC%EC%97%90%EC%84%9C%2024,%EB%B0%9C%EA%B2%AC%ED%95%98%EB%8A%94%EB%8D%B0%20%EB%A7%A4%EC%9A%B0%20%EC%9C%A0%EC%9A%A9%ED%95%A9%EB%8B%88%EB%8B%A4
- 강원대학교병원. 태아정밀진단 [인터넷]. 춘천: 강원대학교병원; [2025년 5월 23일 인용]. 다음에서 제공함: https://www.knuh.or.kr/healthinfor/healthinfor_01_view.asp?bid=8&tid=&idx=22444&smode=&skey=
- Vinmec International Hospital. Thai nhi siêu âm màu có an toàn không và những điều cần biết (원문 참고 자료). [2025년 5월 23일 인용]. (URL은 한글 기사 작성에 직접 사용되지 않음)
- 강남차병원. 임신 개월별 검사 [인터넷]. 서울: 강남차병원; [2025년 5월 23일 인용]. 다음에서 제공함: https://gangnam.chamc.co.kr/health/culturecenter/antepartum.cha
- 대한산부인과의사회, 대한모체태아의학회, 대한산부인과초음파학회. 임산부 초음파 급여화 관련 Q&A [인터넷]. 서울: 대한산부인과학회; 2016 [2025년 5월 23일 인용]. 다음에서 제공함: https://www.ksog.org/bbs/skin/notice/download.php?code=choum&number=4866
- World Health Organization. WHO recommendations on antenatal care for a positive pregnancy experience [인터넷]. Geneva: WHO; 2016 [2025년 5월 23일 인용]. 다음에서 제공함: https://iris.who.int/handle/10665/249084
- Salomon LJ, Alfirevic Z, Bilardo CM, et al. ISUOG Practice Guidelines (updated): performance of 11-14-week ultrasound scan. Ultrasound Obstet Gynecol. 2023 Jan;61(1):132-147. doi: 10.1002/uog.26103. 다음에서 제공함: https://obgyn.onlinelibrary.wiley.com/doi/10.1002/uog.26103 (ISUOG 2023년 업데이트 버전 링크)
- American College of Obstetricians and Gynecologists. ACOG Practice Bulletin No. 175: Ultrasound in Pregnancy. Obstet Gynecol. 2016 Dec;128(6):e241-e256. doi: 10.1097/AOG.0000000000001800. PMID: 27875472. 다음에서 요약 제공함: https://www.acog.org/clinical/clinical-guidance/practice-bulletin/articles/2016/12/ultrasound-in-pregnancy
- 질병관리청 국가건강정보포털. 정상임신관리(임신의 진단과 관리) [인터넷]. 청주: 질병관리청; [2025년 5월 23일 인용]. 다음에서 제공함: https://health.kdca.go.kr/healthinfo/biz/health/gnrlzHealthInfo/gnrlzHealthInfo/gnrlzHealthInfoView.do?cntnts_sn=6301
- Radiologist. [의학] 태아 초음파는 위험한가? <태아 초음파의 안전> [인터넷]. Steemit; 2017년 10월 16일 [2025년 5월 23일 인용]. 다음에서 제공함: https://steemit.com/kr/@radiologist/6qhkky
- Kim YJ, Park HS, Kwon H, et al. The clinical practice patterns of fetal ultrasonography in the first-trimester: A questionnaire survey of members of the Korean Society of Ultrasound in Obstetrics and Gynecology. Ultrasonography. 2015 Jan;34(1):40-7. doi: 10.14366/usg.14043. PMID: 25469332. 다음에서 제공함: https://www.e-ultrasonography.org/journal/view.php?doi=10.14366/usg.14043
- 보건복지부. 임산부 등 초음파검사 건강보험 적용 확대, 선택진료 환자부담은 절반으로 감소 (고시 제2023-105호 관련 내용 포함). 보도자료 [인터넷]. 세종: 보건복지부; 2016년 9월 29일 [2025년 5월 23일 인용]. 다음에서 제공함: https://www.mohw.go.kr/board.es?mid=a10503010100&bid=0027&act=view&list_no=333757&tag=&nPage=679 (고시 제2023-105호는 건강보험심사평가원 https://www.hira.or.kr/rc/insu/insuadtcrtr/InsuAdtCrtrPopup.do?mtgHmeDd=20230701&sno=1&mtgMtrRegSno=0001 에서 확인)
- 보건복지부. 10월 1일부터 임산부 등 초음파 검사 건강보험 적용 확대 [인터넷]. 한국사회보장정보원; 2016년 9월 30일 [2025년 5월 23일 인용]. 다음에서 제공함: http://www.ssis.or.kr/lay1/bbs/S1T67C924/A/221/view.do?mode=view&article_seq=110426&cpage=19&rows=10&condition=&keyword=
- American College of Obstetricians and Gynecologists. Practice Bulletin, Number 175, December 2016, Ultrasound in Pregnancy [인터넷]. UNM Department of Obstetrics and Gynecology; 2016년 12월 [2025년 5월 23일 인용]. 다음에서 제공함: http://unmobgyn.pbworks.com/w/file/fetch/114688045/ACOGPracticeBulletin175UltrasoundInPregnancy.pdf
- 김문영, 김종화, 노정래, 류현미, 박교훈, 박용원, 박인양, 안현경, 양재혁, 오수영, 원혜성, 윤보현, 이동률, 이승미, 이필량, 전종관, 정진훈, 조용균, 최중 rask성, 한정열, 황견. 초음파 검사는 태아에게 유해한가?. J Korean Med Assoc. 2008 Oct;51(10):823-825. 다음에서 제공함: https://synapse.koreamed.org/upload/synapsedata/pdfdata/0119jkma/jkma-51-823.pdf
- 이금숙. 임신부 산전초음파 검사 외국보다 3배 이상 많다. 헬스조선 [인터넷]. 2008년 10월 14일 [2025년 5월 23일 인용]. 다음에서 제공함: https://m.health.chosun.com/svc/news_view.html?contid=2008101401593&
- 대한초음파의학회. The Gold Standard for specialized ultrasound (ECHOES NO 7) [인터넷]. 서울: 대한초음파의학회; [2025년 5월 23일 인용]. 다음에서 제공함: https://www.ultrasound.or.kr/upload/notice/ECHOES%20NO%207%20Manus%20til%20trykning..pdf
- 모두닥. 임신 초음파(14주 이후) 비용/가격은? (2025) [인터넷]. 서울: 모두닥; 2021년 11월 [2025년 5월 23일 인용]. 다음에서 제공함: https://www.modoodoc.com/blog/post/115/%EC%9E%84%EC%8B%A0-%EC%B4%88%EC%9D%8C%ED%8C%8C14%EC%A3%BC-%EC%9D%B4%ED%9B%84-%EB%B9%84%EC%9A%A9%EA%B0%80%EA%B2%A9%EC%9D%80-2025
- 모두닥. 임신 초음파(13주 이하) 비용/가격은? (2025) [인터넷]. 서울: 모두닥; 2021년 11월 [2025년 5월 23일 인용]. 다음에서 제공함: https://www.modoodoc.com/blog/post/114/%EC%9E%84%EC%8B%A0-%EC%B4%88%EC%9D%8C%ED%8C%8C13%EC%A3%BC-%EC%9D%B4%ED%95%98-%EB%B9%84%EC%9A%A9%EA%B0%80%EA%B2%A9%EC%9D%80-2025
- 보람아이엠씨의원. 비급여항목 [인터넷]. 울산: 보람아이엠씨의원; [2025년 5월 23일 인용]. 다음에서 제공함: http://imc-boram.co.kr/pop_nonpay_ci.html?site_code=10000740&page=9
- 모두닥. 경동맥 초음파 비용은? (2025) [인터넷]. 서울: 모두닥; 2022년 1월 [2025년 5월 23일 인용]. 다음에서 제공함: https://www.modoodoc.com/blog/post/487/%EA%B2%BD%EB%8F%99%EB%A7%A5-%EC%B4%88%EC%9D%8C%ED%8C%8C-%EB%B9%84%EC%9A%A9%EC%9D%80-2024 (본문에서는 입체 초음파 비용 예시로 참고됨)
- 보건복지부. 의료급여 임산부에게 초음파 검사비 지원한다. 보도자료 [인터넷]. 세종: 보건복지부; 2012년 3월 29일 [2025년 5월 23일 인용]. 다음에서 제공함: https://www.mohw.go.kr/board.es?mid=a10503010300&bid=0027&act=view&list_no=45489&tag=&nPage=1118
- 보건복지부. 임신·출산·양육이 행복하도록 2024년 정부지원이 대폭 확대됩니다. 보도자료 [인터넷]. 세종: 보건복지부; 2023년 12월 28일 [2025년 5월 23일 인용]. 다음에서 제공함: https://www.mohw.go.kr/board.es?mid=a10503010200&bid=0027&act=view&list_no=1479667
- 국민건강보험. Insurance Benefits < National Health Insurance [인터넷]. 원주: 국민건강보험공단; [2025년 5월 23일 인용]. 다음에서 제공함: http://www.nhis.or.kr/english/wbheaa02600m01.do
- 로즈맘산부인과. 초음파 검사에 대하여 [인터넷]. 제주: 로즈맘산부인과; [2025년 5월 23일 인용]. 다음에서 제공함: http://rosemom.net/zbxe/1013
- 대한초음파의학회. 여성 초음파검사 [인터넷]. 서울: 대한초음파의학회; [2025년 5월 23일 인용]. 다음에서 제공함: https://www.ultrasound.or.kr/education/info.php?ca=4
- 김정한, 송호석, 이규섭. 산전 초음파 진단. 대한산부인과초음파학회지. 2001;1(1):201-211. 다음에서 제공함: https://www.e-cep.org/upload/pdf/2001441201-20081220125120.PDF
- 질병관리청 국가건강정보포털. 산전 기형아 검사 [인터넷]. 청주: 질병관리청; [2025년 5월 23일 인용]. 다음에서 제공함: https://health.kdca.go.kr/healthinfo/biz/health/gnrlzHealthInfo/gnrlzHealthInfo/gnrlzHealthInfoView.do?cntnts_sn=5410
- 산모애. 산모가 꼭 알아야 할 기형아 선별 검사시기와 종류 MEDIA [인터넷]. 산모애; 2023년 7월 12일 [2025년 5월 23일 인용]. 다음에서 제공함: https://sanmoae.com/article/media/1002/18/
- 가톨릭대학교 은평성모병원. 산전 정밀 초음파 클리닉 [인터넷]. 서울: 가톨릭대학교 은평성모병원; [2025년 5월 23일 인용]. 다음에서 제공함: https://www.cmcep.or.kr/page/department/B/1322/1
- World Health Organization. WHO antenatal care recommendations for a positive pregnancy experience: maternal and fetal assessment update: imaging ultrasound before 24 weeks of pregnancy [인터넷]. Geneva: World Health Organization; 2022 [2025년 5월 23일 인용]. 다음에서 제공함: https://iris.who.int/bitstream/handle/10665/349330/9789240039219-eng.pdf
- Royal College of Obstetricians and Gynaecologists. Investigation and Management of the Small-for-Gestational-Age Fetus. Green-top Guideline No. 31 [인터넷]. London: RCOG; 2024 (updated) [2025년 5월 23일 인용]. 다음에서 제공함: https://www.rcog.org.uk/guidance/browse-all-guidance/green-top-guidelines/investigation-and-management-of-the-small-for-gestational-age-fetus-green-top-guideline-no-31/
- 사이언스타임즈. 임신 중 받아야 할 검사는? [인터넷]. 서울: 사이언스타임즈; 2019년 5월 22일 [2025년 5월 23일 인용]. 다음에서 제공함: https://www.sciencetimes.co.kr/news/%EC%9E%84%EC%8B%A0-%EC%A4%91-%EB%B0%9B%EC%95%84%EC%95%BC-%ED%95%A0-%EA%B2%80%EC%82%AC%EB%8A%94/?cat=29
- 보건복지부. 임신 준비 부부라면 이 검사 꼭 받으세요! 보도자료 [인터넷]. 세종: 보건복지부; 2024년 3월 28일 [2025년 5월 23일 인용]. 다음에서 제공함: https://www.mohw.go.kr/board.es?act=view&bid=0027&list_no=1480886&mid=a10503010100
- 질병관리청 국가건강정보포털. 정상임신관리(임신 전 관리) [인터넷]. 청주: 질병관리청; [2025년 5월 23일 인용]. 다음에서 제공함: https://health.kdca.go.kr/healthinfo/biz/health/gnrlzHealthInfo/gnrlzHealthInfo/gnrlzHealthInfoView.do?cntnts_sn=6388
- 대한산부인과학회. 대한산부인과학회 고강도초음파집속술(HIFU) 진료 지침 [인터넷]. 서울: 대한산부인과학회; 2024년 [2025년 5월 23일 인용]. 다음에서 제공함: https://www.ksog.org/bbs/skin/notice_popup/download.php?code=notice&number=4273
- 맘스홀릭베이비. 01화 임신한 친구에게 해주고 싶은 이야기 – 브런치스토리 [인터넷]. 브런치스토리; 2020년 7월 13일 [2025년 5월 23일 인용]. 다음에서 제공함: https://brunch.co.kr/@@1evX/93
- hanke. 임신16주증상 정밀초음파 및 성별확인 후기 – 네이버 블로그 [인터넷]. 네이버 블로그; 2020년 3월 27일 [2025년 5월 23일 인용]. 다음에서 제공함: https://m.blog.naver.com/hanke/221875063405
- 대한초음파의학회. Role of ultrasound in the evaluation of first-trimester pregnancies in the acute setting. Ultrasonography [인터넷]. 2020 Jan;39(1):94-102. [2025년 5월 23일 인용]. 다음에서 제공함: https://www.e-ultrasonography.org/upload/usg-19043.pdf
- TRICARE. Delivering a Baby in Korea [인터넷]. TRICARE; [2025년 5월 23일 인용]. 다음에서 제공함: https://www.tricare.mil/-/media/Files/TRICARE/Publications/PubsNotOnPubsPage/Korea_Deliveries.pdf
- Korea Institute of Child Care and Education. A Review of Maternal and Child Health Policies in South Korea [인터넷]. KICCE; 2019 [2025년 5월 23일 인용]. 다음에서 제공함: https://kicce.re.kr/board/boardFile/download/89/50062/40155.do
- 질병관리청. 국내 주선천성기형의 유전학적, 보건학적 특성 규명을 위한 등록 및 자원수집 [인터넷]. 질병관리청; 2010 [2025년 5월 23일 인용]. 다음에서 제공함: https://www.kdca.go.kr/filepath/boardDownload.es?bid=0050&list_no=1607&seq=1179
- 육아정책연구소. 산모·신생아 건강관리 지원사업 개선 및 활성화 방안 [인터넷]. 육아정책연구소; 2022 [2025년 5월 23일 인용]. 다음에서 제공함: https://repo.kicce.re.kr/bitstream/2019.oak/5382/2/OR2207.pdf
- Morning Calm Birthing Services. Routine Prenatal Tests and Checks in Korea [인터넷]. Morning Calm Birthing Services; [2025년 5월 23일 인용]. 다음에서 제공함: https://www.morningcalmbirthing.com/prenatal-tests/
- 국민건강보험. 보 도 자 료 (임산부 초음파 급여화 관련) [인터넷]. 국민건강보험공단; 2016년 3월 24일 [2025년 5월 23일 인용]. 다음에서 제공함: https://www.nhis.or.kr/bbs7/attachments/52396
- ISUOG. ISUOG Practice Guidelines: performance of first‐trimester fetal ultrasound scan [인터넷]. ISUOG; 2013 [2025년 5월 23일 인용]. 다음에서 제공함: https://www.isuog.org/static/uploaded/4daa1ea7-bc64-4c24-b81b17df5a684a38.pdf (원본 링크이며, 본문에서는 2023년 업데이트 버전을 주로 참조함)
- Contemporary OB/GYN. ACOG Guidelines at a Glance: Antepartum fetal surveillance [인터넷]. MJH Life Sciences; 2021년 10월 14일 [2025년 5월 23일 인용]. 다음에서 제공함: https://www.contemporaryobgyn.net/view/acog-guidelines-glance-antepartum-fetal-surveillance
- Preeclampsia Foundation. ACOG PRACTICE BULLETIN Gestational Hypertension and Preeclampsia [인터넷]. Preeclampsia Foundation; 2020년 6월 [2025년 5월 23일 인용]. 다음에서 제공함: https://www.preeclampsia.org/frontend/assets/img/advocacy_resource/Gestational_Hypertension_and_Preeclampsia_ACOG_Practice_Bulletin,_Number_222_1605448006.pdf
- AIN여성의원 공식블로그. 인천산부인과추천 정밀초음파 검사중요성과 다른 점은 [인터넷]. 네이버 블로그; 2023년 6월 13일 [2025년 5월 23일 인용]. 다음에서 제공함: https://blog.naver.com/ainwh2022/223128623922
- AIUM. AIUM (American Institute of Ultrasound in Medicine) [인터넷]. AIUM; [2025년 5월 23일 인용]. 다음에서 제공함: https://www.aium.org/ (AI 기반 초음파 진단 관련 국제 동향 참고)
- 최익준. 산전 초음파 검사에서 신외 신우와 요로 폐색의 감별진단. 대한산부인과초음파학회지. 2008;22(1):19-25. 다음에서 제공함: https://www.e-ultrasonography.org/upload/jksmu-22-1-19.pdf
- 제주엔젤산부인과. 의천사칼럼 -09 태아 성별의 확인 [인터넷]. 제주엔젤산부인과; 2006년 8월 29일 [2025년 5월 23일 인용]. 다음에서 제공함: http://www.jejuangel.co.kr/bbs/board.php?bo_table=5_1_1_1&wr_id=15&page=9
- 대한초음파의학회. 도플러 초음파 [인터넷]. 서울: 대한초음파의학회; [2025년 5월 23일 인용]. 다음에서 제공함: https://www.ultrasound.or.kr/education/info.php
- pooh36522. 임신 기형아검사의 모든 것! 검사 이유와 종류, 검사시기까지 – 네이버 블로그 [인터넷]. 네이버 블로그; 2022년 10월 28일 [2025년 5월 23일 인용]. 다음에서 제공함: https://m.blog.naver.com/pooh36522/222916664973