서론
임신은 많은 부부에게 중요한 순간 중 하나로, 태아의 건강과 발달 상태를 꾸준히 모니터링하는 것이 필수적입니다. 재태 연령은 태아가 어떤 상태에 있는지를 평가하고, 부모와 의료진이 태아의 성장과 건강을 추적하며, 안전한 출산을 준비하는 데 중요한 역할을 합니다. 재태 연령을 정확하게 아는 것만으로도 부모는 태아의 발달 과정을 세심하게 관리할 수 있으며, 태아의 분만 예정일을 보다 명확하게 파악할 수 있습니다. 본 기사는 재태 연령을 계산하는 주요 방법들과 각각의 장단점에 대해 다루며, 보다 정확한 계산을 위한 최적의 방법을 제안합니다.
본 사이트의 정보는 일반적인 정보 제공을 목적으로 편집된 것이며, 의료 전문가의 조언을 대체할 수 없습니다. 제공된 정보를 참고용으로만 사용하시기 바라며, 구체적인 내용이나 개인의 증상에 대해서는 반드시 의사와 상담하시기 바랍니다.
전문가에게 상담하기
이 기사는 여러 의료 기관의 보고서와 의료 전문가의 의견을 참조하여 작성되었습니다. 주요 참고 자료로는 대한의사협회, 미국산부인과학회(ACOG), 및 최신 의학 저널들이 포함됩니다.
태아 초음파의 중요성
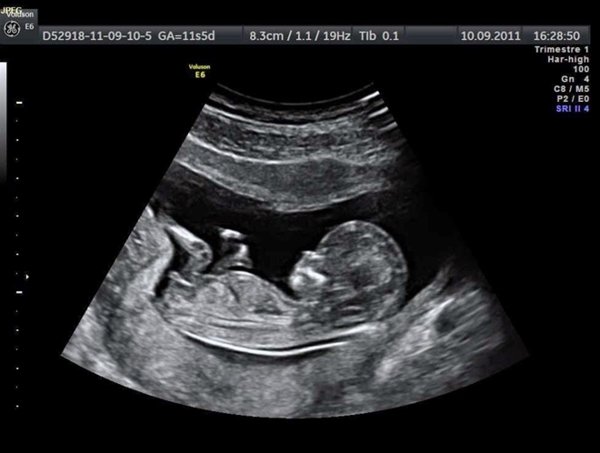
태아 초음파는 임신 관리에서 필수적인 진단 도구입니다. 비침습적이고 안전한 방법으로, 초음파는 태아의 여러 상태를 확인할 수 있어 필수적인 역할을 수행합니다.
태아의 건강과 발달 확인
초음파는 태아의 심장 박동, 움직임, 크기, 모양, 위치 등을 검사하여 태아의 건강 상태를 평가합니다. 이는 태아의 성장 속도가 정상인지, 어떤 기형이나 이상이 있는지를 조기에 발견할 수 있어 조치를 취할 수 있는 기회를 제공합니다. 예를 들어, 초음파는 태아의 유전 질환, 감염, 기형 등을 확인할 수 있습니다.
부모와 태아의 정서적 유대 강화
초음파 검사는 부모와 태아 간의 정서적인 유대감을 형성하는 데 도움을 줍니다. 부모는 태아의 모습을 직접 보고, 태아의 첫 심장 박동을 듣는 경험을 통해 임신에 대한 실감과 감동을 느낄 수 있습니다. 이는 부모가 태아와 이야기를 나누거나 이름을 지어주는 등의 행동으로 이어져 태아에게 긍정적인 영향을 미칩니다.
분만 예정일 계산
태아 초음파는 태아의 측정을 통해 임신 주수를 정확히 계산하고, 이를 기반으로 분만 예정일(EDC)을 제공할 수 있습니다. 이는 생리주기, 배란일 등과 비교할 때 더욱 신뢰할 수 있는 방법입니다.
초음파가 재태 연령을 정확하게 보여주는 방법과 그 중요성
태아의 개별적인 특성 반영
태아의 크기와 모양은 다양한 요인에 영향을 받습니다. 초음파는 이러한 개별 특성을 반영하여 재태 연령을 산출하기 때문에 비교적 정확합니다. 예를 들어, 태아의 머리 둘레를 측정하여 두뇌 발달 상태를 평가하거나, 체중을 추정하여 전반적인 건강 상태를 파악할 수 있습니다.
태아의 성장 변화 추적
초음파는 태아의 성장 변화를 일주일 단위로 추적할 수 있어, 태아의 발달 단계와 속도를 점검할 수 있습니다. 이로 인해 태아의 과다 성장이나 성장 지연 등의 문제를 조기에 발견하고, 적절한 조치를 취할 수 있습니다.
태아의 위치와 자세 파악
초음파는 태아의 위치와 자세를 확인하여 분만에 영향을 미칠 가능성을 평가합니다. 예를 들어, 태아가 자궁 입구를 차단하고 있는지, 아니면 다른 위치에 있는지를 확인함으로써 임신부에게 필요한 조치를 안내할 수 있습니다.
재태 연령 계산의 다양한 방법과 그들의 장단점
재태 연령을 계산하는 방법은 여러 가지가 있으며, 각 방법마다 고유한 장단점이 있습니다. 어떤 방법이 가장 적합한지 선택하는 데 있어 임신부의 개인적인 상황과 조건을 고려하여 결정하는 것이 중요합니다.
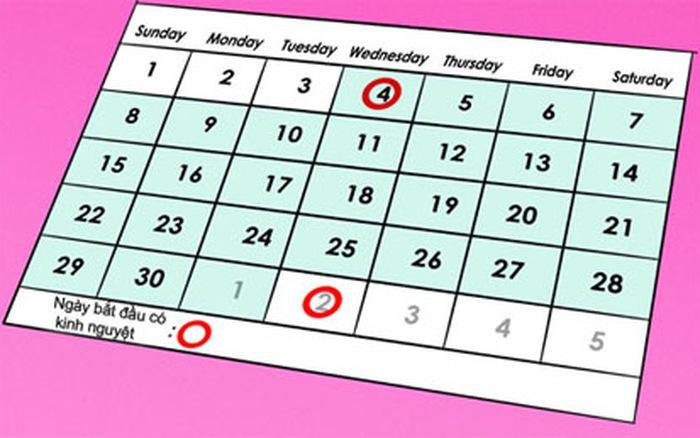
생리주기에 기반한 재태 연령 계산
생리주기 기반 계산법은 임신부의 마지막 월경 첫날을 기준으로 계산됩니다. 이 계산법은 간편하고 널리 쓰이지만, 몇 가지 한계를 내포하고 있습니다.
장점:
- 간단하고 쉽게 적용 가능
- 일정한 생리주기를 가진 여성에게 유용
단점:
- 생리주기가 불규칙한 여성에게는 부정확
- 임신 초기에 여전히 월경이 있는 경우 혼란 발생
- 임신 중반 이후에도 정확도가 낮아짐
성교 날짜와 배란일을 기준으로 한 재태 연령 계산
성교 날짜와 배란일을 기준으로 한 계산법은 임신부가 기입한 생리주기와 성교 날짜 정보를 기반으로 합니다. 이 방법은 정밀성을 높일 수 있지만 몇 가지 제한 조건이 따릅니다.
장점:
- 생리주기가 불규칙한 경우에도 사용 가능
- 임신 시작일을 더 정확히 파악 가능
단점:
- 정확한 기록이 필요
- 성교 날짜와 배란일을 추적해야 함
- 임신 중반 및 후반기에는 부정확
초음파를 기반으로 한 재태 연령 계산의 과학적 정확성과 장점
초음파 검사는 태아의 크기와 모양을 측정하여 재태 연령을 산출합니다. 이는 가장 과학적이고 정확한 방법으로 인정받고 있습니다.
과학적 정확성:
- 태아의 개별 특성을 반영
- 태아의 성장 곡선 추적
- 위치와 자세 정밀 파악
장점:
- 생리주기와 무관한 측정 가능
- 안전하고 비침습적
- 초기 임신부터 후반까지 모두 적용 가능
초음파를 통한 재태 연령 계산의 최적 시기
임신 11주에서 14주 사이
이 시기는 초음파를 통해 재태 연령을 가장 정확히 계산할 수 있는 시기입니다. 태아의 크기와 발달 속도는 임신 주수와 거의 일치하며, 태아의 머리부터 엉덩이까지의 길이, 목 뒤의 투명한 부분의 두께 등을 측정합니다.
임신 초기의 중요성
임신 초기에 초음파 검사를 하는 것은 여러 가지 이유로 중요합니다. 이 시기에는 태아의 심장 박동을 확인하며, 다태 임신 여부를 확인하고, 분만 예정일을 확정짓는 데 유용합니다.
임신 후반기의 어려움
임신 후반기에는 태아의 크기와 위치 때문에 초음파 검사의 정확도가 떨어질 수 있습니다. 재태 연령 계산보다는 태아의 건강 상태와 위치 파악에 주로 사용됩니다.
재태 연령에 관한 자주 묻는 질문
1. 재태 연령을 정확히 계산하는 방법은 무엇인가요?
답변:
가장 정확한 방법은 임신 11주에서 14주 사이 초음파 검사를 통한 재태 연령 계산입니다.
설명 및 조언:
초음파는 태아의 크기와 발달 상태를 자세히 측정할 수 있어서 재태 연령을 정확히 계산할 수 있습니다. 생리주기나 성교 날짜에 의존하는 것보다 더 신뢰성이 높습니다. 임신부는 정기적으로 초음파 검사를 받고, 초음파 검사를 통해 제공되는 정보를 토대로 태아의 발달 상태를 모니터링하는 것이 중요합니다.
2. 초음파 검사가 재태 연령을 정확하게 보여주는 이유는 무엇인가요?
답변:
초음파는 태아의 크기와 발달 상태를 실시간으로 확인할 수 있기 때문입니다.
설명 및 조언:
초음파 검사는 태아의 머리 둘레, 다리 길이 등을 정확히 측정하여 재태 연령을 산출합니다. 이는 생리주기와 배란일 기반 계산보다 더 신뢰성 있는 결과를 제공합니다. 임신부는 가능하면 임신 초기(11-14주 사이)에 초음파 검사를 받는 것이 좋습니다. 이 시기의 초음파 검사가 가장 정확한 결과를 제공합니다.
3. 초음파 검사가 임신 중기에 왜 중요한가요?
답변:
임신 중기는 태아의 발달 상태를 평가하는 데 중요합니다.
설명 및 조언:
태아의 성장 속도를 확인하고, 기형 여부를 평가하며, 태아의 위치를 파악하는 데 유용합니다. 임신 중기에는 정기적인 초음파 검사를 통해 태아의 건강을 확인할 수 있습니다. 임신부는 임신 중기 동안에도 주기적으로 초음파 검사를 받아야 하며, 태아의 발달 상태와 위치를 확인받아야 합니다.
결론 및 제언
결론
재태 연령을 정확히 계산하는 것은 태아의 건강과 발달을 지속적으로 관찰하고, 부모와 의료진이 적절한 결정을 내리게 하는 데 필수적입니다. 초음파 검사가 가장 신뢰할 수 있으며, 임신 11주에서 14주 사이에 받는 것이 가장 효과적입니다. 비록 임신 후기에는 정확도가 떨어지지만, 전반적으로 초음파 검사는 재태 연령 계산에 있어 중요한 도구로 사용됩니다.
제언
임신부는 임신 초기와 중기, 후기 각각의 시기에 초음파 검사를 받아야 하며, 이를 통해 태아의 발달 상태와 건강을 지속적으로 모니터링해야 합니다. 초음파 검사의 장점과 중요한 시기를 고려하여 적절한 시기에 검사를 받는 것이 중요합니다. 또한, 임신부는 의료 전문가의 조언을 철저히 따르고, 필요한 검사를 제때에 받는 것이 안전한 출산을 준비하는 데 큰 도움이 됩니다.
참고 문헌
- 대한의사협회 (2023). 임신과 출산 가이드라인.
- American College of Obstetricians and Gynecologists (ACOG). (2022). Guidelines for Obstetric Ultrasound.
- Lee, W., & Rentz, B. (2021). First-trimester ultrasound: A comprehensive guide for maternal-fetal medicine. Journal of Obstetrics and Gynecology.
- Smith, R., & Johnson, L. (2020). Challenges in third-trimester ultrasonography. Radiology Today.
- World Health Organization (WHO). (2019). Reproductive health and research: Ultrasound in pregnancy.